"Rak skóry płaskonabłonkowy - Wyzwania i Nowe Odkrycia"
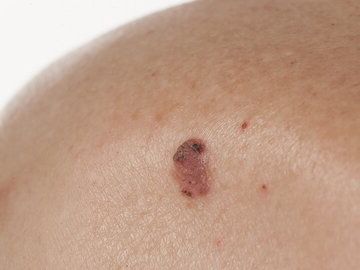
Chłoniak skóry typu T (ziarniniak grzybiasty, Mycosis fungoides)
To rzadki nowotwór skóry. występuje u osób między 40. a 60. rokiem życia, częściej u mężczyzn. Jest spowodowany niekontrolowanym rozrostem komórek T w skórze. Najczęstsze typy/rodzaje chłoniaka skórnego T-komórkowego to ziarniniak grzybiasty oraz Zespół Sezary'ego.
Choroba Pageta - we wczesnym etapie choroby na skórze pojawiają się plamy rumieniowe, które wywołują świąd i uczucie pieczenia. Może z nich sączyć się wydzielina. Następnie mogą się pojawić nadżerki (często krwawiące).Zmiany występują zwykle w okolicy zewnętrznych narządów płciowych: srom, odbyt, prącie i worek mosznowy - są to okolice bogate w gruczoły apokrynowe i ekrynowe. Rzadziej nowotwór obejmuje górną część ud, pośladki, pachy i okolicę pępka. Znane są pojedyncze przypadki lokalizacji zmian nowotworowych w obszarach skóry pozbawionych gruczołów apokrynowych np.: w przewodach słuchowych zewnętrznych, na powiekach, w przełyku, w cewce moczowej.
Przegląd
Termin rak in situ jest terminem używanym do zdefiniowania i opisania nowotworu, który występuje tylko w komórkach, w których się rozpoczął i nie rozprzestrzenił się na żadne pobliskie tkanki. Rak in situ jest najwcześniejszym stadium raka i na tym etapie jest uważany za „nieinwazyjny”. W odniesieniu do stopnia zaawansowania, rak in situ jest uważany za raka w stadium 0. Etapy od 1 do 4 są uważane za „inwazyjne” nowotwory, ponieważ rozprzestrzeniły się poza coś, co nazywa się „błoną podstawną” w tkankach. Kiedy nowotwory zostaną wykryte na tym etapie, teoretycznie powinny być w 100 procentach uleczalne. Kąt To powiedziawszy, nie wszystkie nowotwory mają stadium CIS.
Wygląd mikroskopowy
Rozpoznanie raka in situ należy postawić pod mikroskopem, gdzie określa się to obecnością komórek nowotworowych. Komórki rakowe różnią się od normalnych pod wieloma względami, nie tylko zdolnością do rozprzestrzeniania się.

Jak dochodzi do przerzutów?
Mechanizm tworzenia przerzutów związany jest z systematycznym zwiększaniem liczby komórek oraz wytwarzaniem przez nie substancji niszczących otaczające tkanki. Nowotwór nacieka sąsiadujące z nim struktury, w tym naczynia krwionośne i limfatyczne. Jego komórki stopniowo przenikają do układu krążenia stąd przerzuty w płucach, mózgu, kościach a także dostają się drogą naczyń chłonnych (przerzuty w okolicznych węzłach chłonnych).
W momencie wystąpienia przerzutów mogą pojawić się objawy ze strony zajętych narządów.
- powiększenie,
- bolesność przy dotyku,
- unieruchomienie względem podłoża lub pokrywającej skóry,
- połączenie kilku węzłów w tzw. pakiety,
Płuca:
Kości miednicy, żebra, kręgosłup, kości udowe:
Mózg:
- bóle głowy,
- nudności,
- wymioty,
- halucynacje,
- zaburzenia świadomości,
- napady padaczkowe
Rak skóry - objawy i rodzaje [ZDJĘCIA]
Rak skóry to nie tylko czerniak. Różne mogą być nie tylko rodzaje, lecz także objawy raka skóry. Sprawdź jakie są rodzaje raka skóry, jak rozpoznać ich objawy i jak wyglądają.
Spis treści
- Rak skóry - rak podstawnokomórkowy
- Rak skóry - rak płaskonabłonkowy
- Rak skóry - rak kolczystokomórkowy
- Rak skóry - rak brodawkujący
- Rak neuroendokrynny Merkla
- Czerniak
- Mięsak Kaposiego
- Chłoniak skóry typu T (ziarniniak grzybiasty, Mycosis fungoides)
- Choroba Pageta (rak skóry Pageta)
- Jak rozpoznać raka skóry?
Rak skóry to nowotwór złośliwy, którego objawy pojawiają się w krótkim czasie. Rak skóry wzrasta bowiem zazwyczaj szybko, naciekając otaczające tkanki, może także dawać odległe przerzuty. W przeciwieństwie do nowotworów łagodnych skóry, które rozrastają się powoli, nie niszczą tkanek otaczających, od których są wyraźnie odgraniczone i nie dają przerzutów.
Rak skóry nie rozwija się od razu - jest to proces długotrwały i wieloetapowy. Raka skóry poprzedzają zmiany przedrakowe, które mogą przekształcić się w czerniaka lub nieczerniakowego raka skóry (np. rak kolczystokomórkowy). Główną przyczyną raka skóry jest nadmierna ekspozycja skóry na promieniowanie UV.
W leczeniu stosuje się różne metody, np. operację chirurgiczną, radioterapię. Jednak w przypadku zaawansowanej postaci choroby, może ona prowadzić do śmierci pacjenta.
Rozwijamy nasz serwis dzięki wyświetlaniu reklam.
Blokując reklamy, nie pozwalasz nam tworzyć wartościowych treści.
Wyłącz AdBlock i odśwież stronę.

Jak leczy się raka płaskonabłonkowego skóry?
Leczenie większości chorych na raka płaskonabłonkowego skóry polega na prostym chirurgicznym wycięciu zmiany z marginesem (najlepiej około 1 cm, ale w wielu miejscach ciała uzyskanie takiego marginesu bocznego nie jest możliwe, wówczas za wystarczający trzeba uznać margines możliwy do uzyskania). Jeśli po wycięciu zmiany ubytek skóry jest zbyt duży, aby ranę można było zszyć, lekarz operujący wykonuje tak zwaną plastykę – np. przesuwa fragment skóry z sąsiedztwa lub przeszczepia kawałek własnej skóry chorego pobranej z innej okolicy ciała. Takie operacje czasem wymagają znieczulenia ogólnego, ale u znacznej części chorych można je wykonać w znieczuleniu miejscowym.
Jeśli na podstawie wykonanej biopsji cienkoigłowej stwierdza się obecność przerzutów w regionalnych węzłach chłonnych, konieczne jest chirurgiczne wycięcie odpowiedniej grupy węzłów (np. w pachwinie lub pod pachą albo na szyi).
Uzupełniającą radioterapię stosuje się czasem u chorych, u których operacja nie była doszczętna i nie da się poszerzyć jej zakresu, a także jako uzupełnienie operacji przeprowadzonej z powodu nawrotu choroby lub zajęcia przez nowotwór węzłów chłonnych.
W przypadku obecności przerzutów odległych w innych narządach stosuje się leczenie systemowe (chemioterapię).
 U nas zapłacisz kartą
U nas zapłacisz kartą
