Wskazówki i Leczenie Krost na Dłoniach i Stopach - Skuteczne Metody Zaradcze
Swędzące krostki - na ciele. Sprawdź, co oznaczają
Swędzące krostki pojawiają się na ciele w przebiegu m.in. trądziku, łuszczycy, czy zapalenia mieszków włosowych oraz gruczołów łojowych. Jak rozpoznać konkretne schorzenie? O czym świadczą krostki na twarzy, dłoniach, stopach, plecach, wokół odbytu?
- Swędzące krostki pojawiają się na ciele zazwyczaj jako objaw licznych schorzeń, zaburzeń alergicznych, zakaźnych, hormonalnych, itd. Z tego względu nie należy ich ignorować.
- Swędzące krostki mogą pojawić się na każdej części ciała, ale także na błonach śluzowych jamy ustnej, narządów płciowych, a nawet układu oddechowego.
- Wiek i płeć osoby, u której wystąpiły swędzące krostki, a także ich lokalizacja, natężenie, kształt oraz kolor, mogą świadczyć o innych problemach zdrowotnych.
- Co oznaczają swędzące krostki?
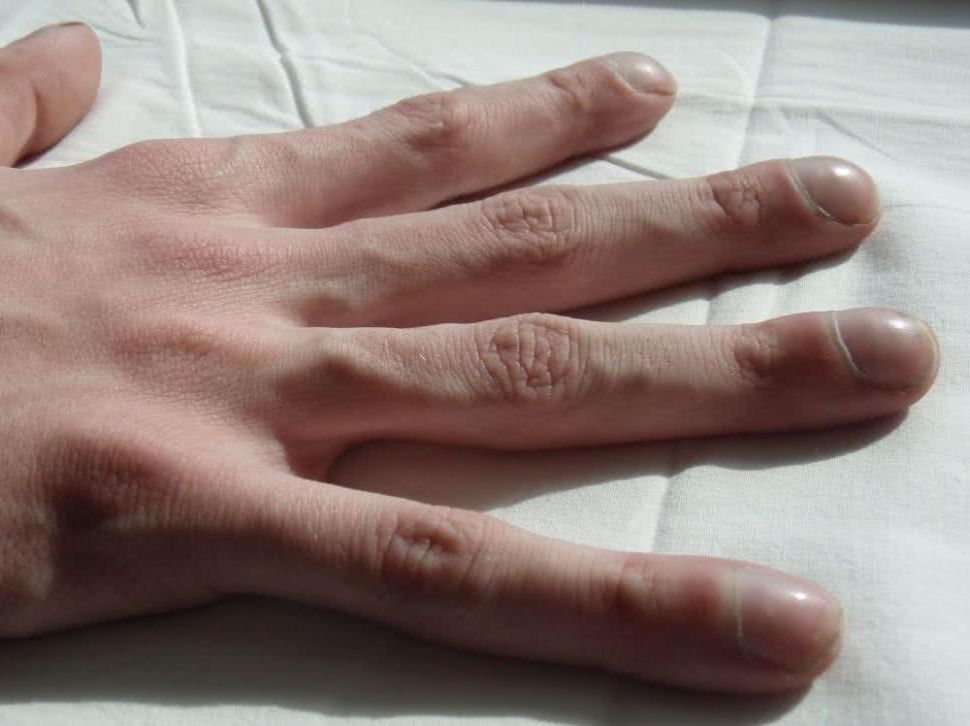
- Swędzące krostki na dłoniach i na stopach
- Swędzące krostki na całym ciele
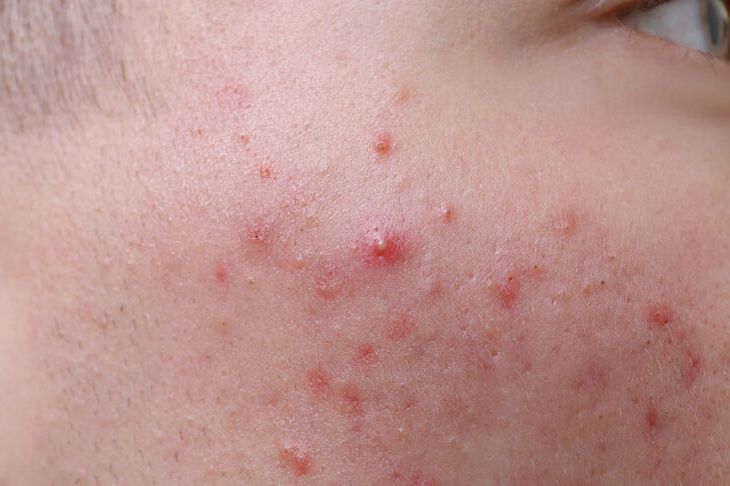
- Swędzące krostki na twarzy
- Swędzące krostki na nogach
- Swędzące krostki przy odbycie
- Swędzące krostki na pupie u dziecka
Wyprysk potnicowy – diagnostyka i leczenie
Różnicowanie odmian wyprysku stanowi trudność wynikającą z niejednorodnych, często sprzecznych definicji. Wyprysk potnicowy rozpoznaje się na podstawie obrazu klinicznego oraz wywiadu lekarskiego. Specjalista może również zaproponować przeprowadzenie testów alergicznych w celu ustalenia przyczyny choroby.
Leczenie wyprysku potnicowego polega na miejscowym stosowaniu maści zwalczających dermatozy. Na wyprysk potnicowy dostępne są w aptekach leki sprzedawane bez recepty, np. zawierające metyloprednizolon (aceponian metyloprednizolonu), syntetyczny glikokortykosteroid mający silne oraz długotrwałe działanie przeciwzapalne oraz immunosupresyjne. Dobre efekty daje ekstrakt z propolisu (np. w formie aerozolu, stosowany miejscowo na skórę), a także okłady z trzyprocentowego kwasu bornego (borowego).
Leczenie wyprysku potnicowego najlepiej przeprowadzać pod okiem dermatologa – choroba bardzo często współwystępuje z zakażeniem grzybiczym. Właściwa diagnoza jest kluczowa w celu rozpoczęcia skutecznej terapii. Dermatolog na wyprysk potnicowy może przepisać leki dostępne na receptę (jeśli bez recepty okażą się nieskuteczne) oraz leki przeciwalergiczne. W przypadku współwystępowania zakażenia grzybiczego specjalista zaproponuje ponadto środki przeciwgrzybicze. Może też zalecić stosowanie antybiotyków. Na czas leczenia należy unikać kontaktu z czynnikami mogącymi zaostrzyć objawy choroby.
Zobacz film: Jakie funkcje pełni skóra człowieka? Źródło: Bez skazy

Wyprysk potnicowy – przyczyny
Wyprysk potnicowy (ang. dyshidrotic eczema, pompholyx) należy do najczęściej występujących chorób skóry (dermatoz). Potnica to charakterystyczne zapalenie skóry zlokalizowane na dłoniach oraz stopach, będące reakcją alergiczną organizmu na kontakt z którąś z uczulających substancji. Alergeny mogą być pochodzenia wewnętrznego (endogennego), jak i zewnętrznego (egzogennego). Najczęstszymi alergenami są metale ciężkie (m.in. nikiel, kobalt, chrom) oraz bakterie. Wyprysk potnicowy może się też ujawnić pod wpływem stosowanych leków. Choć nazwa tej dermatozy kojarzy się z potem, to powstające w przebiegu choroby pęcherzyki nie są związane z gruczołami potowymi.
Wyprysk potnicowy ma formę niedużych (maksymalna średnia to ok. 2–3 mm), bezbarwnych pęcherzy wypełnionych surowiczym płynem. Pęcherze powstają w skupiskach. Wyprysk potnicowy czasem, chociaż nie zawsze, powoduje ból. Charakterystyczne dla wyprysku potnicowego jest uporczywe swędzenie. Zmiany skórne pojawiają się głównie na dłoniach (w ok. 70% przypadków), na dłoniach i podeszwach stóp (20% przypadków) albo tylko na podeszwach (10%). Wyprysk potnicowy może mieć związek z zakażeniem grzybiczym (np. obecność pęcherzy na dłoniach może oznaczać grzybicę stóp). Choroba bardzo często występuje u osób z atopowym zapaleniem skóry.
Swędzące krostki na całym ciele
Wymienione wyżej rodzaje łuszczycy ograniczonej uchodzą za względnie łagodne, w odróżnieniu od uogólnionych postaci choroby, takich jak:
- odmiana von Zumbusch,
- liszajec opryszczkowaty (Impetigo herpetiformis).
Podstawowym objawem obu schorzeń są swędzące krostki na całym ciele, w tym na skórze, ale także na błonach śluzowych jamy ustnej, narządów płciowych, a nawet układu oddechowego.
W przypadku odmiany von Zumbusch należy się dodatkowo liczyć występowaniem silnych objawów ogólnoustrojowych, takich jak:
- gorączka, dreszcze, ogólne osłabienie,
- hipokalcemia, czyli niedobór wapnia,
- zaburzenia wodno-elektrolitowe,
- zaburzenia metabolizmu białek.
Krostki są bardzo drobne, pojawiają się na całym ciele, ale ze szczególnym uwzględnieniem takich obszarów, jak:
- pachwiny i krocze,
- zgięcia stawowe,
- fałdy skórne,
Także i w tym przypadku występują poważne symptomy wewnętrzne. Oprócz hipokalcemii, pacjenci zmagają się też z hipoalbuminemią (niedobór białek albumin) oraz napadami tężyczki (niedobór magnezu i potasu). Schorzenie szczególnie często dotyka kobiety w ciąży, stanowiąc zagrożenie dla matki i płodu. Rzadko występuje u mężczyzn.
Jakie są metody leczenia wyprysku potnicowego?
Wyprysk potnicowy to choroba trudno poddająca się leczeniu. Najczęściej leczenie rozpoczyna się od stosowania silnie działających miejscowo glikokortykosteroidów. Doustne leki przeciwhistaminowe pomagają zmniejszyć świąd. W często nawracającej chorobie opcję terapeutyczną stanowi fototerapia PUVA. W przypadku stwierdzenia grzybicy stóp lub innych czynników przyczynowych należy wdrożyć odpowiednie leczenie.
Wyprysk potnicowy to choroba, w której alergeny mogą być zarówno pochodzenia zewnętrznego, jak i wewnętrznego. Nikiel, kobalt i niektóre leki mogą powodować wystąpienie lub zaostrzenie zmian, więc unikanie ekspozycji na nie może zapobiec rozwojowi wyprysku potnicowego. Niemniej w większości przypadków trudno wykryć czynnik przyczynowy i profilaktyka nie jest możliwa. W przypadku odczynów na zakażenia grzybicze zmiany w obrębie dłoni cofają się po wyleczeniu grzybicy stóp.
Zobacz także
Wyprysk pieniążkowaty Wyprysk pieniążkowaty jest szczególną odmianą wyprysku kontaktowego. W części przypadków zmiany chorobowe związane są z nadwrażliwością komórkową na alergeny bakteryjne, zwłaszcza paciorkowcowe. Do czynników zaostrzających zmiany skórne należą nadmierne kąpiele i stosowanie wysuszających mydeł.
Objawy chorób skóry (wykwity skórne) Wykwity skórne to zmiany na skórze, które są objawami chorób skóry. W poszczególnych chorobach wykwity mają charakterystyczny wygląd – kolor, kształt, postać, lokalizację i na tej podstawie dermatolog zwykle jest w stanie ustalić rozpoznanie. Zmiany skórne się mogą zmieniać w czasie oraz ustępować z pozostawieniem blizny lub bez niej. Do wykwitów należą: plama, grudka, guzek, guz, pęcherzyk, pęcherz, krosta, bąbel, a także nadżerka, przeczos, pęknięcie i rozpadlina, łuska, strup, owrzodzenie oraz blizna.
 U nas zapłacisz kartą
U nas zapłacisz kartą
