Zdjęcia pęcherzy z wodą na nogach - Piękno i troska o zdrowie
Pęcherzyca liściasta
W przypadku pęcherzycy liściastej wiotkie, pękające pęcherze przekształcają się w miodowożółte strupy. Zmiany występują wyłącznie na skórze – głównie w górnej części klatki piersiowej i pleców, na twarzy i owłosionej skórze głowy. Pęcherze mogą zajmować duże powierzchnie na ciele, powodując uogólniony stan zapalny skóry (erytrodermię).
Szczególną odmianą pęcherzycy jest pęcherzyca paraneoplastyczna, która współwystępuje z chorobami nowotworowymi. U pacjentów pojawiają się bolesne nadżerki na błonach śluzowych, dochodzi do zaburzeń połykania, występuje także wrzodziejące zapalenie jamy ustnej, bliznowaciejące zapalenie spojówek i zapalenie rogówki. Objawy tej odmiany pęcherzycy mogą wyprzedzać chorobę nowotworową.
Inne odmiany pęcherzycy to m.in. pęcherzyca łojotokowa, rumieniowa, opryszczkowata i bujająca.
Bąble na skórze – skąd się biorą i jak sobie z nimi radzić?
Bąble na skórze stanowią charakterystyczny objaw takich schorzeń, jak opryszczka, ospa, czy pęcherzyca. Wiele osób zastanawia się co mogą oznaczać bąble na skórze jak po oparzeniu, czy ugryzieniu komara. Zobacz, jakie są przyczyny ich powstawania – wodnych i ropnych. Dowiedz się, jak wyglądają zmiany skórne w poszczególnych chorobach.
- Bąble na skórze to wykwity, które pojawiają się w przebiegu różnych schorzeń infekcyjnych oraz alergicznych, a także czynników fizycznych, np. przy oparzeniach.
- Bąble na skórze są pęcherzami, które zazwyczaj są wypełnione treścią jałową (wodą lub osoczem) lub patologiczną (ropą).
- Wygląd i wielkość bąbli na skórze różni się w zależności od czynnika, jaki je wywołuje. Zazwyczaj bąble na skórze osiągają kilka milimetrów średnicy.
- Przyczyny bąbli na skórze
- Bąble na skórze jak po oparzeniu
- Swędzące bąble na skórze wywołane wirusem HSV
- Bąble na ciele w przebiegu ospy wietrznej
- Bąble na skórze z płynem surowiczym
- Ropne bąble na skórze
Jak się objawia pęcherzyca?
Pęcherzyca zwykła
Jest to najcięższa odmiana pęcherzycy, w której pęcherze występują w skórze i błonach śluzowych głównie jamy ustnej.
Zwykle zmiany na śluzówkach poprzedzają zmiany w obrębie skóry (nawet o wiele tygodni lub miesięcy), rzadziej występują równocześnie. Na początku pojawiają się nadżerki na błonach śluzowych jamy ustnej, niekiedy powstają również zmiany pęcherzowe w obrębie spojówek, jamy nosowo-gardłowej, strun głosowych, przełyku, cewki moczowej, pochwy i odbytu. W razie rozległości tych zmian może występować bolesność w obrębie jamy ustnej, co niekiedy utrudnia odżywianie, a nadżerki w gardle i na strunach głosowych mogą powodować bezgłos.
Wykwity pęcherzowe w obrębie skóry są rozmaicie zlokalizowane. Okolice predysponowane to skóra owłosiona głowy, twarz oraz okolice drażnione mechanicznie, takie jak okolice fałdów skórnych, pach, pachwin, ramiona, łokcie, plecy, pośladki. Pęcherze są wiotkie, delikatne, łatwo ulegają przerwaniu, co powoduje powstawanie bolesnych nadżerek. Nierzadko obok pęcherzy obecne są zmiany rumieniowe koliste lub obrączkowate, w obrębie których tworzą się nowe pęcherzyki i pęcherze. W okresie aktywnym choroby może występować tzw. objaw Nikolskiego, czyli spełzanie naskórka pod wpływem pocierania palcem. Objaw ten dotyczy skóry otaczającej pęcherze i nadżerki. W aktywnym okresie choroby występuje również pośredni objaw Nikolskiego, w którym po delikatnym uciśnięciu nienaruszonego pęcherza, występuje boczne szerzenie się pęcherza.
Fot. Pęcherzyca
Pęcherzyca liściasta
Postać, w której błony śluzowe nie są zajęte. Występują zmiany nadżerkowo-złuszczające i bardzo powierzchowne, krótkotrwałe pęcherze. Wykwity rozpoczynają się najczęściej na tułowiu, niekiedy zajmując duże powierzchnie ciała, co prowadzi do uogólnionego stanu zapalnego skóry (tzw. erytrodermia).
Swędzące bąble na skórze wywołane wirusem HSV
Swędzące bąble na skórze i śluzówce,wywołane przez wirus opryszczki ludzkiej (Herpes Simplex Virus) lokują się w kilku charakterystycznych miejscach ciała. HSV1 infekuje:
- okolice warg,
- błony śluzowe jamy ustnej,
- spojówkę oraz rogówkę.
Sporadycznie zmiany skórne mogą pojawić się też na dłoniach, na szyi i za uszami, w okolicach nosa i na brodzie. Natomiast HSV2 manifestuje swoją obecność głównie w dolnych partiach ciała, w szczególności na skórze i śluzówce narządów płciowych – w tej odmianie zakażenie przenoszone jest drogą kontaktów seksualnych.
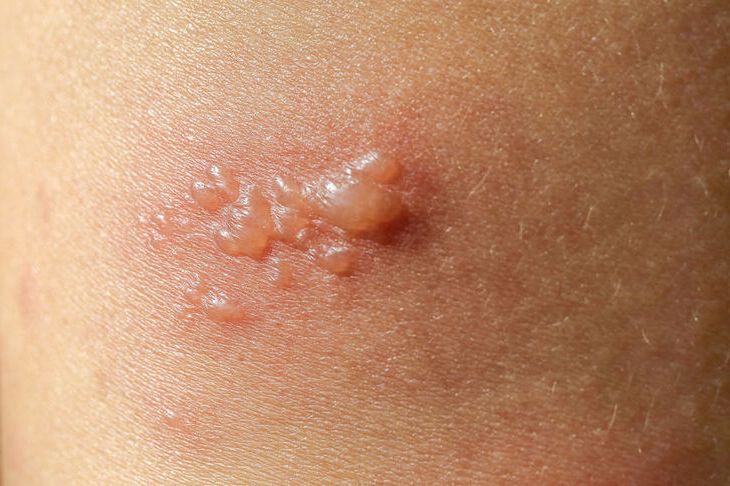
Bąble na skórze są białe, mogą się grupować w większe skupiska o nieregularnych kształtach, osadzone na wspólnym rumieniowym podłożu. W pierwszej kolejności bąble wypełniają się przezroczystym płynem surowiczym, później jednak gromadzi się w nich ropa. Na koniec twardnieją, zamieniając się w nieestetyczne, wysuszone strupy.
Pękając mogą tworzyć bolesne nadżerki. Objawom skórnym towarzyszy świąd i lekka bolesność. Infekcja rozwija się około 7 dni, a trwa d0 4 tygodni.
Metody leczenia pęcherzycy – przegląd dostępnych terapii
Pęcherzyca to autoimmunologiczna choroba skóry , która jest charakteryzowana przez występowanie pęcherzy na skórze i błonach śluzowych. Pierwszym krokiem w leczeniu pęcherzycy jest zazwyczaj leczenie ogólne, które obejmuje stosowanie kortykosteroidów i leków immunosupresyjnych.
Jednak, w zależności od ciężkości choroby i reakcji pacjenta na leczenie, lekarz może zastosować inne metody terapii. Immunoterapia , na przykład, polega na stymulowaniu układu immunologicznego, aby zwalczać chorobę. Terapia światłem , tzw. fototerapia, jest innym podejściem, które może być stosowane w leczeniu pęcherzycy. Wykorzystuje ona ultravioleta B (UVB) lub psoralen i ultravioleta A (PUVA) do spowolnienia wzrostu komórek skóry.
Terapia biologiczna jest również dostępna dla pacjentów z pęcherzycą. Leki biologiczne, takie jak rituximab, są skierowane na specyficzne cząsteczki w układzie immunologicznym, które są odpowiedzialne za powstawanie pęcherzycy.
- Immunoterapia : stymulacja układu immunologicznego do walki z chorobą.
- Terapia światłem : wykorzystanie UVB lub PUVA do spowolnienia wzrostu komórek skóry.
- Terapia biologiczna : leki biologiczne skierowane na specyficzne cząsteczki w układzie immunologicznym.
 U nas zapłacisz kartą
U nas zapłacisz kartą
