Leczenie Wyprysku Kontaktowego - Skuteczne Metody i Preparaty
Wyprysk kontaktowy na skórze alergika. Jak rozpoznać i leczyć wyprysk?
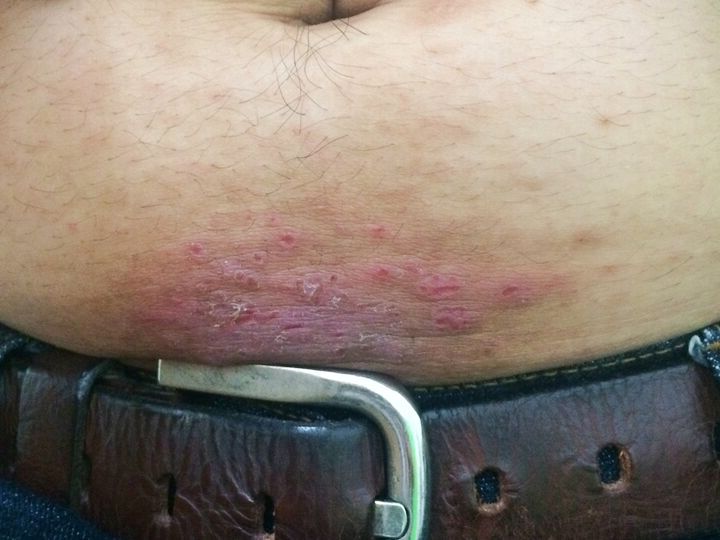
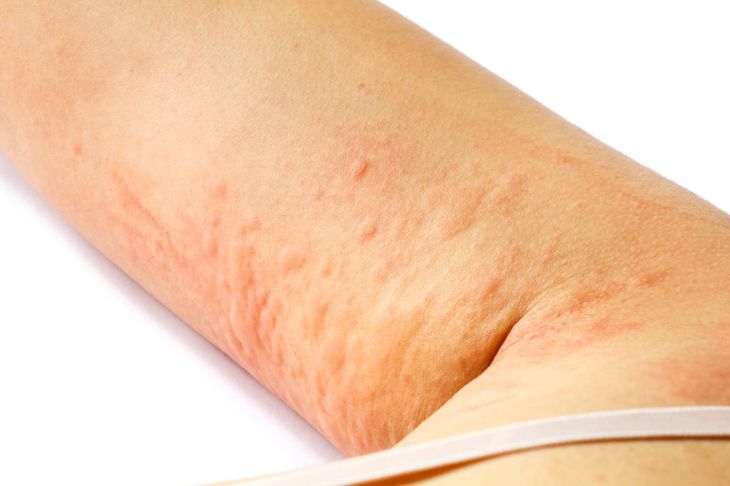
Wyprysk kontaktowy to jeden z bardziej charakterystycznych objawów alergii skórnej. Pojawia się po kontakcie z substancją, na którą została wcześniej wytworzona nadwrażliwość. Cechuje się powstawaniem grudek i pęcherzyków na swędzącej, zaczerwienionej skórze. W wyniku reakcji alergicznej skóra staje się twarda, szorstka i bardzo sucha. Sprawdź, jak rozpoznać wyprysk i jak go leczyć.
Wyprysk kontaktowy alergiczny, inaczej alergiczne kontaktowe zapalenie skóry, to choroba skórna, której istotą jest tworzenie się zmian skórnych pod wpływem kontaktu z alergenami. Wyprysk kontaktowy alergiczny jest domeną alergików, występuje wtedy, gdy organizm zetknie się z substancją, którą układ immunologiczny oceni jako alergen, czyli pewnego rodzaju „wroga”, którego należy zwalczyć. Wyprysk jest nadmierną reakcją organizmu i zwykle po jego wystąpieniu można poznać, że mamy do czynienia z alergią. Wyprysk kontaktowy, w przeciwieństwie do wyprysku atopowego, występuje głównie u osób dorosłych. Cierpią zwykle kobiety, co uzasadnia się częstszym używaniem różnego rodzaju kosmetyków, a co za tym idzie, większym narażeniem na kontakt z alergizującymi substancjami.
Alergenami, które najczęściej doprowadzają do wystąpienia wyprysku kontaktowego, są: nikiel, chrom, kobalt, formaldehyd, terpentyna, guma i niektóre składniki kosmetyków.
Wyprysk kontaktowy niealergiczny
Wyprysk kontaktowy niealergiczny, zwany także kontaktowym zapaleniem skóry z podrażnienia, jest pierwszą reakcją zapalną, podczas której w wyniku bezpośredniego kontaktu z substancją drażniącą, zostaje zniszczona naturalna bariera ochronna skóry. W przeciwieństwie do alergicznego wyprysku kontaktowego, tego rodzaju zmiany na skórze powstają bez wcześniejszego uczulenia.
Substancje, które wywołują podrażnienie, można podzielić na:
- łagodne drażniące, takie jak mydło, woda, oleje, rozpuszczalniki, detergenty, skórki owoców cytrusowych, które wywołują reakcję po dłuższym czasie,
- silnie drażniące, np. silne kwasy lub zasady, wybielacze, kwas fluorowodorowy, kwas siarkowy, azotan srebra, związki fenolowe, które mogą powodować zmiany już po pierwszym kontakcie ze skórą i przypominać oparzenie termiczne.
Istnieje wiele czynników, które mogą wpłynąć na to, jak reakcja toksyczna będzie przebiegała w organizmie. Są to między innymi: rodzaj substancji drażniącej, ilość substancji dostającej się do skóry, miejsce ciała, które miało kontakt z substancją, temperatura ciała, czynniki mechaniczne i warunki klimatyczne (suche powietrze, zimny wiatr). Duże znaczenie będzie mieć również podatność organizmu na substancje drażniące, wrażliwość skóry, genetyka, podatność na promieniowanie UV i wiek.
Kontaktowe zapalenie skóry z podrażnienia występuje znacznie częściej niż to o podłożu alergicznym i może pojawić się u każdego. Diagnoza wyprysku niealergicznego jest stosunkowo prosta, ponieważ zmiany skórne pojawiają się tylko w miejscu kontaktu substancji z ciałem człowieka.
Dalszą część artykułu znajdziesz pod sekcją "Pytania do eksperta"
Przyczyny wyprysku kontaktowego niealergicznego
Wyprysk kontaktowy niealergiczny rozwija się w efekcie kontaktu skóry z substancjami drażniącymi. Nie dochodzi do rozwoju alergii, a jedynie stanu zapalnego. Najwcześniejszą postacią niealergicznego wyprysku kontaktowego może być pieluszkowe zapalenie skóry. Ten wyprysk kontaktowy u niemowląt powstaje w efekcie współdziałania takich czynników jak mechaniczne otarcia skóry pieluszką, oddziaływanie amoniaku i bakterii kałowych, a także nadkażenie skóry drożdżakami Candida albicans.
Czynnikami sprzyjającymi powstaniu niealergicznego wyprysku kontaktowego mogą być:
- detergenty,
- mydła,
- woda,
- cytrusy,
- związki rtęci,
- nadmanganian potasu,
- rozpuszczalniki,
- oleje,
- czosnek i cebula.
Uczulenie na twarzy – jak wygląda i co może być jego przyczyną?
Objawy alergii skórnej
Jak można zauważyć na przykładzie wyszczególnionych powyżej przykładów, symptomy alergii skórnej często noszą nazwy powiązane z chorobami skórnymi. Właśnie dlatego symptomy skórne alergii to między innymi świąd i pieczenie skóry, pokrzywka, wysypka, grudki i pęcherzyki, bąble, wyprysk czy obrzęk.
Zwracając uwagę na charakterystyczne objawy alergii warto także przyjrzeć się uważniej umiejscowieniu oraz czasowi występowania zmian. Lokalizacja zmian skórnych może pomóc w późniejszej diagnozie alergii, pozwalając lekarzowi szybciej i skuteczniej rozpocząć odpowiednie leczenie. Podobną rolę odgrywa pomiar czasu od pojawienia się zmian, pomaga on określić przyczynę wystąpienia alergii skórnej.
E-skierowanie na badania - nowoczesna forma skierowania. Udogodnienie dla pacjentów, którzy mogą je otrzymać bez wychodzenia z domu. Sprawdź!
Co robić, aby uniknąć zachorowania?
Ponieważ wyprysk zawodowy często powodują alergeny występujące w miejscu pracy czy podczas prac domowych, warto się zabezpieczać przed kontaktem z nimi za pomocą np. rękawiczek czy odzieży ochronnej.
Zobacz także
Alergia na chrom Chrom należy do najważniejszych alergenów kontaktowych. Wyprysk wywołany przez ten metal przebiega bardzo ciężko i zwykle trwa długo, nierzadko nawet dziesiątki lat.
Alergia na kobalt Kobalt należy do najczęstszych alergenów kontaktowych, przy czym uczula on różne grupy osób, w tym zarówno dzieci, jak i robotników z wypryskiem zawodowym.
Alergia na nikiel Najczęściej uczula nikiel znajdujący się w biżuterii, guzikach jeansów, sprzączkach pasków, a niekiedy również nożycach, sztućcach i innych wyrobach metalowych.
Alergeny kontaktowe Do najczęstszych alergenów kontaktowych w Polsce należą nikiel i chrom. Coraz częstsze jest też uczulenie na perfumy i aminy aromatyczne.
Wybrane treści dla Ciebie
Testy skórne Testy skórne to najważniejsze badanie wykorzystywane w diagnostyce alergii. Pozwalają one na proste, szybkie i bezpieczne potwierdzenie uczulenia na różne alergeny.
Próba prowokacyjna z alergenem Próba wykonywana jest w celu stwierdzenia, czy dana osoba jest uczulona na konkretny alergen. Badanie wykonuje się stosunkowo rzadko. Zwykle wtedy, gdy innymi metodami nie udało się potwierdzić nadreaktywności oskrzeli i (lub) uczulenia na konkretny alergen, a wynik badania ma znaczenie dla rozpoznania choroby.
 U nas zapłacisz kartą
U nas zapłacisz kartą
