Atopowe zapalenie skóry - Klasyfikacja ICD-10 i Wszystko, Co Powinieneś Wiedzieć
Co robić w razie wystąpienia objawów atopowego zapalenia skóry u dzieci i niemowląt?
W przypadku wystąpienia na skórze dziecka zmian skórnych przebiegających z intensywnym świądem wskazana jest wizyta u lekarza dermatologa w celu postawienia diagnozy, przeprowadzenia diagnostyki i leczenia zmian Wiele zapalnych chorób skórnych może mieć podobny obraz kliniczny i należy je wykluczyć.
- świąd skóry
- charakterystyczne zmiany skórne i ich umiejscowienie w obrębie powierzchni zgięciowych kończyn
- przewlekły i nawrotowy przebieg zapalenia skóry
- osobniczy lub rodzinny wywiad w kierunku atopii
- suchość skóry
- rogowacenie mieszkowe
- dodatnie wyniki skórnych testów punktowych
- wczesne pojawienie się pierwszych objawów chorobowych
- zwiększone stężenie IgE w surowicy krwi
- skłonność do wyprysku rąk i stóp
- wyprysk sutków
- zapalenie czerwieni wargowej
- nawracające zapalenie spojówek
- zaciemnienie okolic oczodołów
- rumień/zblednięcie twarzy
- świąd skóry po spożyciu niektórych pokarmów
- złe znoszenie wełny
- nietolerancja niektórych pokarmów
- biały dermografizm, czyli paradoksalna reakcja skóry, która u chorych na atopowe zapalenie skóry przejawia się tym, że po zadrapaniu skóra reaguje zblednięciem, a nie zaczerwieniem – co jest o wiele częstsze
- „polakierowane paznokcie”, objaw często widywany w przebiegu AZS, wiąże się z intensywnym świądem, częstym pocieraniem i drapaniem, co doprowadza do powstania jakby polakierowanych paznokci.
W celu potwierdzenia tła alergicznego choroby u dzieci powyżej 4. roku życia przeprowadza się tzw. skórne testy punktowe. Testy te wykonuje się na skórze przedramienia z podejrzanymi alergenami pokarmowymi, pyłkami i roztoczami kurzu domowego, pleśniami, sierścią zwierząt.
W przypadku braku możliwości wykonania testów (niedostateczny wiek pacjenta, konieczność stałego pobierania leków przeciwalergicznych) można wykonać badanie z krwi pacjenta i oznaczyć miano przeciwciał IgE skierowanych przeciwko konkretnym alergenom lub zmierzyć ich całkowitą pulę.
Atopowe zapalenie skóry - czego unikać? Co zaostrza objawy AZS?
- zmiany temperatury otoczenia,
- niektóre rodzaje kosmetyków i materiałów (w szczególności wełna),
- alergeny wziewne i pokarmowe.
Przebieg atopowego zapalenia skóry zwykle obejmuje następujące po sobie okresy zaostrzeń i remisji (wygaszania). Choroba niesie ze sobą również ryzyko występowania powikłań, takich jak na przykład nadkażenia zmian skórnych przez czynniki infekcyjne. Dzieci, u których rozpoznano AZS, znajdują się w grupie podwyższonego ryzyka zachorowania na inne schorzenia o podłożu alergicznym (np. astmę oskrzelową i alergiczny nieżyt nosa).
Warto również pamiętać, że atopowe zapalenie skóry istotnie wpływa na jakość życia pacjentów, szczególnie uciążliwym zjawiskiem jest nieustanny świąd skóry. Objaw ten bywa również przyczyną występowania zaburzeń snu.

Czym jest atopowe zapalenie skóry?
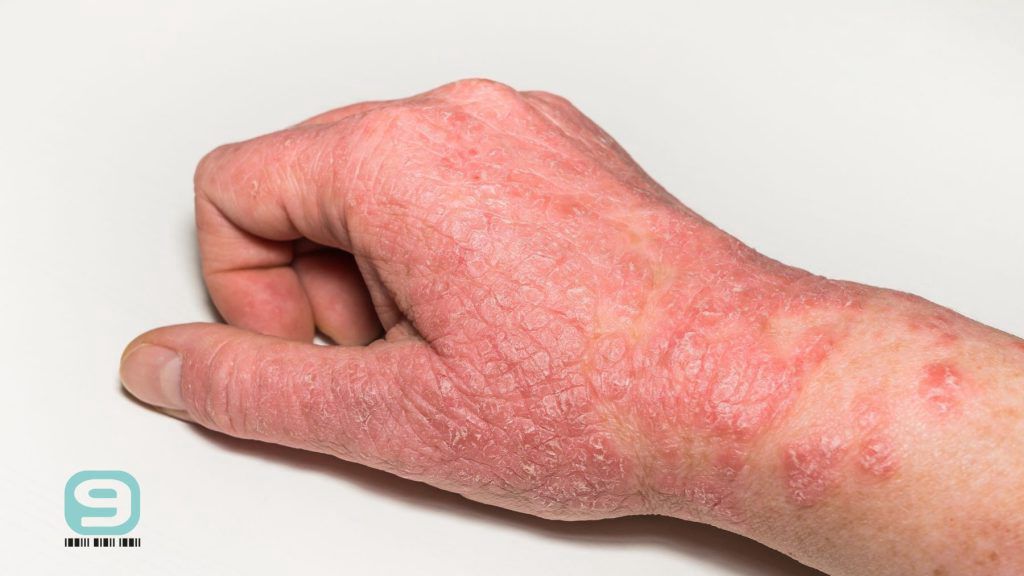
Atopowe zapalenie skóry (AZS), inaczej zwane wypryskiem atopowym, to przewlekła choroba skóry, która przebiega z okresami zaostrzeń i remisji. Charakteryzuje ją wybitnie nasilony świąd, suchość i zaczerwienienie skóry, które odzwierciedla toczący się w niej proces zapalny. Pojawiają się takie zmiany skórne jak:
- grudki,
- nadżerki,
- przeczosy (powierzchowne, linijne ubytki w skórze świadczące o drapaniu i świądzie).
Za powstanie AZS odpowiedzialne są mechanizmy genetyczne, zaburzenia immunologiczne, uszkodzenie bariery naskórkowej, czynniki środowiskowe i zachwianie równowagi w składzie mikrobiologicznym skóry.
Częstość występowania AZS u dzieci wynosi średnio 10–15%. Ponad połowę rozpoznań ustala się przed końcem 1 r.ż. U ok. 5–20% pacjentów choroba przetrwa do wieku dorosłego. AZS może również pojawić się po raz pierwszy u osoby dorosłej. Według szacunków dzieje się tak u jednej spośród czterech dorosłych osób chorujących na AZS. Z powodu AZS cierpi około 5–10% osób dorosłych.
Występowanie atopowego zapalenia skóry jest częstsze w krajach uprzemysłowionych oraz w dużych miastach. AZS może współistnieć z innymi chorobami z kręgu atopii takimi jak alergiczny nieżyt nosa, astma, alergia pokarmowa.
Przeczytaj także:
Jak często występuje atopowe zapalenie skóry u dzieci i niemowląt?
Obecnie stwierdza się coraz częstsze występowanie chorób alergicznych, w tym atopowego zapalenia skóry. Uważa się, że choroba ta może dotyczyć 12–24% całej populacji Europy. Atopowe zapalenie skóry rozpoznaje się zwykle we wczesnym okresie dzieciństwa i u ponad połowy chorych pierwsze zmiany skórne pojawiają się w 1. roku życia.
W związku z przynależnością atopowego zapalenia skóry do chorób alergicznych (związanych z nadprodukcją przeciwciał IgE) stwierdza się możliwość rodzinnego występowania tej dermatozy. Jeśli obydwoje rodziców cierpi na choroby alergiczne, istnieje nawet 70% ryzyko rozwoju AZS u dziecka. Poza tym zwiększa się możliwość wystąpienia innych chorób alergicznych, takich jak alergiczne zapalenie spojówek, nieżyt nosa czy astma.
 U nas zapłacisz kartą
U nas zapłacisz kartą
