Jak wygląda łuszczyca na rękach?
Łuszczyca – przyczyny, objawy i leczenie. Jak wygląda łuszczyca?
Łuszczyca jest przewlekłą, zapalną chorobą autoimmunologiczną skóry, która charakteryzuje się występowaniem zmian o typie czerwonobrunatnej grudki pokrytej srebrzystą łuską. Do czynników ryzyka rozwoju łuszczycy zalicza się podłoże genetyczne oraz czynniki wyzwalające takie jak infekcje, stres, urazy czy palenie tytoniu.
Łuszczyca jest przewlekłą chorobą zapalną skóry, która cechuje się występowaniem charakterystycznych zmian na skórze. Szacuje się, że występuje u około 2% Europejczyków, z tą samą częstotliwością zarówno u kobiet, jak i mężczyzn. Ta specyficzna choroba skóry może pojawić się w każdym wieku, niekiedy zmiany obserwowane są już w wieku niemowlęcym, jednak łuszczyca u dzieci zwykle ma znacznie łagodniejsze objawy i przebieg.
Spis treści:
- Przyczyny łuszczycy
- Rodzaje łuszczycy
- Objawy i miejsca występowania
- Jak wygląda łuszczyca?
- Przebieg łuszczycy
- Leczenie miejscowe. Jak złagodzić objawy?
- Leczenie łuszczycy lekami. Co stosować?
- Domowe sposoby na łuszczycę
- Dieta przy łuszczycy
- Nieleczona łuszczyca - powikłania
Rodzaje łuszczycy
Do najczęstszych rodzajów łuszczycy zalicza się:
- łuszczycę zwyczajną, która charakteryzuje się obecnością typowych zmian skórnych,
- łuszczycę krostkową, która występuje w dwóch postaciach – uogólnionej (jest to jedna z najcięższych postaci łuszczycy) i postaci miejscowej (łuszczyca krostkowa dłoni i stóp),
- łuszczycę uogólnioną (tzw. erytrodermia łuszczycowa), przy której zmiany skórne obejmują całą powierzchnię ciała, a dodatkowo występuje gorączka,
- łuszczycę stawową, która najczęściej dotyczy stawów międzypaliczkowych dalszych, może prowadzić do trwałego inwalidztwa.
Oprócz stawów, łuszczyca nie zajmuje innych narządów wewnętrznych. W łuszczycy stawowej często występują też zmiany łuszczycowe w obrębie paznokci (tzw. objaw naparstkowania).
Powiązane produkty
krem, łuszczyca, rogowacenie, suchość, cukrzyca, dla diabetyków, dla alergików, bez konserwantów, bez parabenów
wyrób medyczny, krem, łuszczyca, egzema, suchość, azs (atopowe zapalenie skóry), alergia, podrażnienie, świąd
krem, alergia, łuszczyca, podrażnienie, egzema, atopowe zapalenie skórykrem, stan zapalny, świąd, zaczerwienienie, łuszczyca, bez sls, bez sztucznych barwników, dla alergików, bez barwników, bez parabenów, bez peg
maść, alergia, atopowe zapalenie skóry, egzema, łuszczyca, stan zapalny, suchość, świąd, zaczerwienienie, bez barwników, bez konserwantów, bez parabenów, bez peg, bez sls, bez sztucznych barwników, dla alergików
balsam, azs (atopowe zapalenie skóry), łuszczyca, nadwrażliwość, suchość, trądzik, dla alergikówbalsam, łuszczyca, nawilżenie, niacynamid, pantenol, suchość, trądzik, nadwrażliwość, azs (atopowe zapalenie skóry), trądzik różowaty, dla alergików
Jak ją rozpoznać?
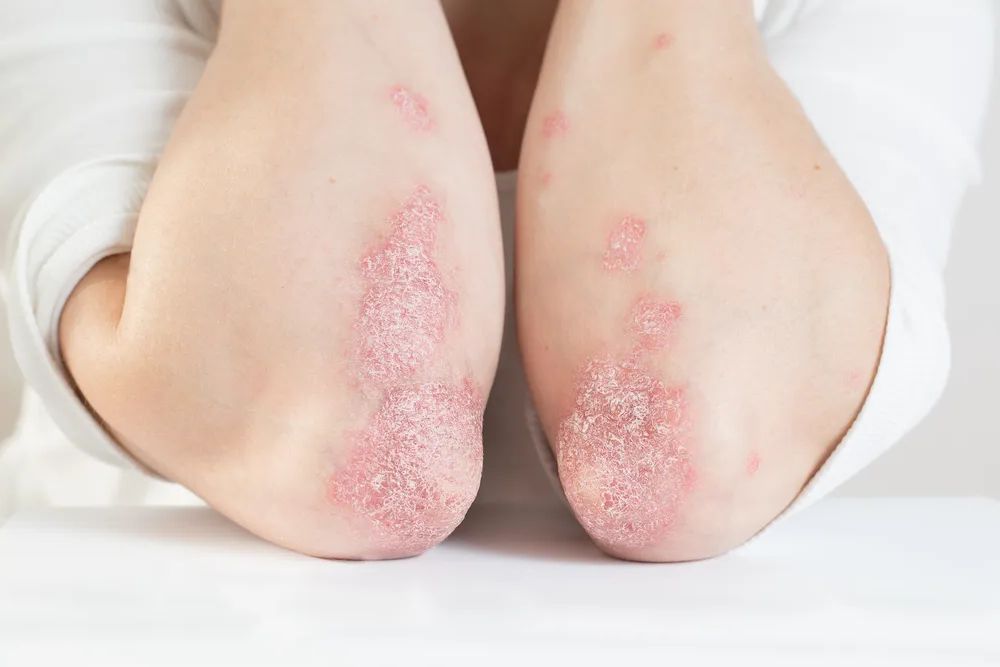
Charakterystyczną cechą łuszczycy są zmiany skórne związane z zaburzeniem regeneracji naskórka w postaci czerwonych grudek, które mogą zlewać się w większe skupiska. Plamy pokrywają się białoszarą łuską.
fot. Adobe Stock
- pękanie skóry,
- krwawienie,
- ból,
- świąd,
- zaczerwienienie,
- pieczenie.
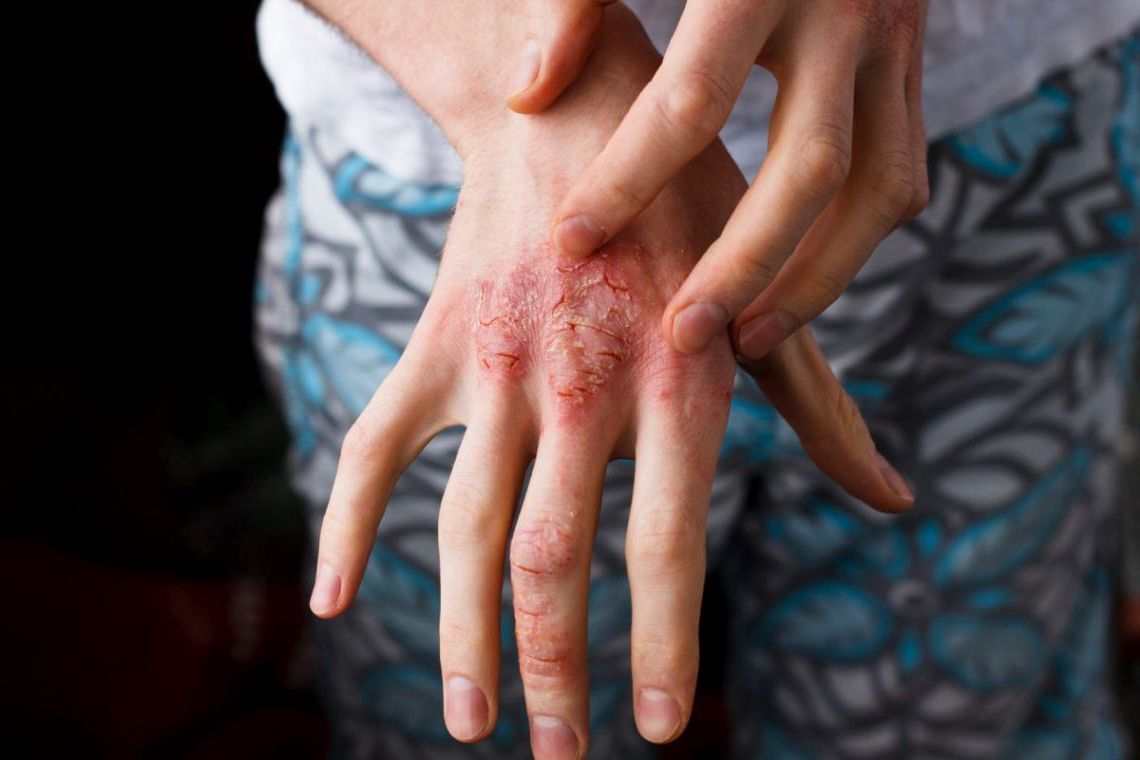
Zmiany pojawiają się najczęściej na: twarzy, łokciach, kolanach, plecach, dłoniach, stopach, a także paznokciach dłoni i stóp.
fot. Ula Bugaiova
Łuszczyca – objawy i miejsca występowania
Typowa zmiana skórna w przebiegu łuszczycy ma postać czerwonobrunatnej, wyraźnie odgraniczonej od zdrowej skóry grudki, na której obserwuje się złuszczanie jej powierzchni. Pierwsze objawy łuszczycy mają charakter małych grudek i pojawiają się na dużych powierzchniach skóry. Nierzadko pierwsze zmiany pojawiają się po przebytej infekcji. Wykwity mogą przybierać postać dużych, nierzadko kilkucentymetrowych grudek, które są pokryte mocno przylegającymi srebrzystymi łuskami (są to tzw. blaszki łuszczycowe). Opisywane zmiany mogą się stopniowo powiększać i pojawiać się w innych miejscach np. w obrębie owłosionej skóry głowy.
Łuszczyca paznokci czy łuszczyca skóry głowy nie stanowią odrębnych typów choroby. Miejsca te należą do typowych i najczęstszych miejsc występowania aktywnej postaci łuszczycy. Do typowych lokalizacji zmian zalicza się też okolicę kolan czy łokci.
Charakterystycznym symptomem łuszczycy jest objaw Koebnera (Köbnera), który polega na pojawieniu się zmian skórnych wzdłuż linii zadrapania zdrowej skóry po upływie 6–12 dni. Po zdrapaniu łuski łuszczycowej obserwuje się błyszczącą powierzchnię zmiany (jest to tzw. objaw świecy stearynowej, ang. candle sign).
Łuszczyca – przyczyny, objawy, leczenie i dieta
Łuszczyca szpeci, swędzi i budzi niechęć otoczenia, choć nie jest chorobą zaraźliwą. Objawia się pod postacią zaczerwienionych, łuszczących się wykwitów, przede wszystkim na skórze głowy, zgięciach łokci i kolan oraz paznokciach. Na poprawę stanu skóry w łuszczycy mają więc wpływ nie tylko leki, ale także odpowiednia pielęgnacja domowa, dieta oraz poprawa komfortu psychicznego.
- Co to jest łuszczyca?
- Jak wygląda łuszczyca?
- Przyczyny łuszczycy
- Dziedziczenie łuszczycy
- Rodzaje łuszczycy
- Objawy łuszczycy
- Diagnostyka łuszczycy
- Jak leczyć łuszczycę?
- Leki stosowane w łuszczycy
- Co stosować na łuszczycę – leczenie domowe
- Dieta w łuszczycy
- Życie z łuszczycą
 U nas zapłacisz kartą
U nas zapłacisz kartą
