Jak wygląda łuszczyca?
Erytrodermia w przebiegu łuszczycy
Erytrodermia to stan zapalny skóry, który obejmuje prawie całą powierzchnię ciała. Erytrodermia łuszczycowa jest najcięższą postacią łuszczycy. Żywoczerwonym zmianom przypominającym poparzenia towarzyszy przyspieszone bicie serca, ból, intensywny świąd, gorączka. Chorzy powinni być hospitalizowani. Przewlekła, nawracająca erytrodermia może prowadzić do amyloidozy narządów wewnętrznych.
W razie wystąpienia niepokojących zmian należy się zgłosić do dermatologa.
Łuszczyca jest rozpoznawana na podstawie badania klinicznego po stwierdzeniu wykwitów i ognisk charakterystycznych dla łuszczycy w typowej lokalizacji.
Jeśli obraz kliniczny jest niecharakterystycznym lekarz może przeprowadzić badanie dermatoskopowe (nieinwazyjne badanie, które polega na oglądaniu zmian skórnych specjalnym urządzeniem, w powiększeniu oraz z oświetleniem, pozwalającym na uwidocznienie głębszych struktur ocenianej zmiany) lub wykonać biopsję zmiany do oceny histopatologicznej.
Przebieg łuszczycy
Łuszczycę rozpoznaje się na podstawie obecności charakterystycznych zmian skórnych w typowych lokalizacjach (kolana, łokcie, owłosiona skóra głowy). W sytuacjach wątpliwych lekarz może zalecić wykonanie biopsji i ocenę histopatologiczną wycinka.
Ta choroba skóry przebiega z okresami zaostrzeń objawów i remisji, czyli ustępowania symptomów. Niekiedy okres bez objawów choroby może trwać nawet kilka lat. Odpowiednia pielęgnacja skóry osoby chorej na łuszczycę jest podstawą leczenia choroby i zapobiega powstawaniu nowych wykwitów skórnych. Należy pamiętać także, aby unikać silnego stresu, urazów, infekcji czy rozwoju procesów zapalnych np. próchnicy, gdyż są to czynniki wyzwalające zmiany.
Łuszczyca w ciąży
Przebieg łuszczycy u kobiet w ciąży może być mocno zróżnicowany. Według dostępnych danych w literaturze medycznej szacuje się, że u około 30–40% kobiet będących w ciąży dochodzi do złagodzenia objawów choroby, a u około 20% ciężarnych obserwuje się nasilenie objawów. U pozostałych 40–50% kobiet w ciąży zmiany przebiegają bez zmian ich charakteru i nasilenia. Za czynniki sprzyjające łagodzeniu objawów łuszczycy u kobiet w ciąży uznaje się wzrost stężenia estrogenu i progesteronu oraz zmniejszenie odpowiedzi odpornościowej organizmu.
Należy też pamiętać, że ciąża jest przeciwwskazaniem do niektórych leków standardowo stosowanych w leczeniu łuszczycy (m.in. przeciwwskazane są retinoidy, metotreksat oraz tazaroten). Pozostałe leki (cygnolina, dziegcie, kortykosteroidy, takrolimus, pimekrolimus i cyklosporyna) powinny być stosowane pod ścisłym nadzorem lekarza.
Łuszczyca a inne choroby
Obecny w organizmie stan zapalny, który towarzyszy łuszczycy, może prowadzić do zmian w układzie sercowo-naczyniowym, nadciśnienia tętniczego, cukrzycy, zaburzeń metabolicznych, niealkoholowego stłuszczenia wątroby i wielu innych chorób współistniejących. Osoby z łuszczycą często cierpią też na depresję, która nasilana jest brakiem akceptacji objawów choroby.
Leczenie miejscowe
- preparaty keratolityczne zawierające 5–10% kwasu salicylowego lub mocznika – powodują zmniejszenie ilości łusek, poprawiają przenikanie innych preparatów
- dziegcie (pochodne węgla kamiennego) – używane są głównie w postaci maści i past, mają właściwości antyproliferacyjne
- cygnolina – stosowana głównie w tzw. leczeniu minutowym, w stężeniach 0,5-2%, rozpoczynając od małych stężeń i zwiększając je w zależności od reakcji skóry, preparat jest nanoszony na skórę na kilka minut, a następnie zmywany
- glikokortykosteroidy – mają silne właściwości przeciwzapalne, antyproliferacyjne i immunomodulujące, ze względu na możliwość wystąpienia działań niepożądanych związanych z nieprawidłowym stosowaniem tych preparatów, należy je stosować wyłącznie pod kontrolą lekarza
- analogi witaminy D3 (kalcypotriol, takalcytol) – preparaty te dają dobre efekty terapeutyczne przy mniejszych działaniach niepożądanych w porównaniu z miejscowo stosowanymi kortykosteroidami.
- fototerapia – polega na ekspozycji na światło ultrafioletowe wytwarzane przez specjalne lampy (wykorzystuje się promieniowanie wąskopasmowe UVB 311nm), musi przebiegać pod nadzorem przeszkolonego personelu
- fotochemioterapia – inaczej terapia PUVA (Psoralen Ultra-Violet A), to naświetlanie promieniowaniem UVA po podaniu psolarenu, leku światłouwrażliwiającego
- metotreksat – jest to najczęściej stosowany w łuszczycy lek cytostatyczny, przed jego włączeniem należy wykonać podstawowe badania laboratoryjne, morfologię krwi z rozmazem, badanie czynności nerek oraz wątroby, RTG klatki piersiowej oraz przeprowadzić ogólne badanie lekarskie, lek może być przyjmowany wyłącznie pod kontrolą lekarza
- cyklosporyna A – to silnie działający lek immunosupresyjny skuteczny we wszystkich postaciach łuszczycy, jednak ze względu na nefrotoksyczność wskazany jest głównie w przypadkach łuszczycy szczególnie rozległej i opornej na inne metody leczenia, podawanie wiąże się z koniecznością monitorowania parametrów laboratoryjnych oraz ciśnienia tętniczego krwi
- retinoidy – normalizują proliferację i różnicowanie keratynocytów oraz ograniczają stan zapalny, wskazane są do stosowania w łuszczycy krostkowej, ponieważ mają działanie teratogenne, kobiety w wieku rozrodczym mogą je przyjmować tylko równocześnie, stosując antykoncepcję, którą muszą utrzymać jeszcze przez 2 lata po zakończeniu leczenia, najczęściej występujące objawy niepożądane to suchość ust, nosa, oczu, błon śluzowych oraz wypadanie włosów
- leki biologiczne – są to preparaty działające na określone cytokiny, które biorą udział w immunopatogenezie łuszczycy, podawane są w iniekcjach, podskórnie lub dożylnie, w ostatnich latach do leków starszej generacji – inhibitorów TNF-α dołączyły inhibitory interleukiny 17 oraz najnowsze, inhibitory interleukiny 23, leki biologiczne są podawane w ramach programów lekowych.
Rodzaje łuszczycy
Łuszczyca plackowata
Łuszczyca plackowata jest najczęstszym typem łuszczycy. Osoby z łuszczycą plackowatą tworzą wypukłe, czerwone, łuszczące się plamy na skórze. Wysypka zazwyczaj ma dobrze zdefiniowane krawędzie, co odróżnia ją od podobnych do wyglądu chorób skóry, takich jak egzema.
Wysypki związane z tego rodzaju łuszczycą wydają się być grube i suche, z jamami rozsianymi w całym teście. Zmiany są często łuszczące się.
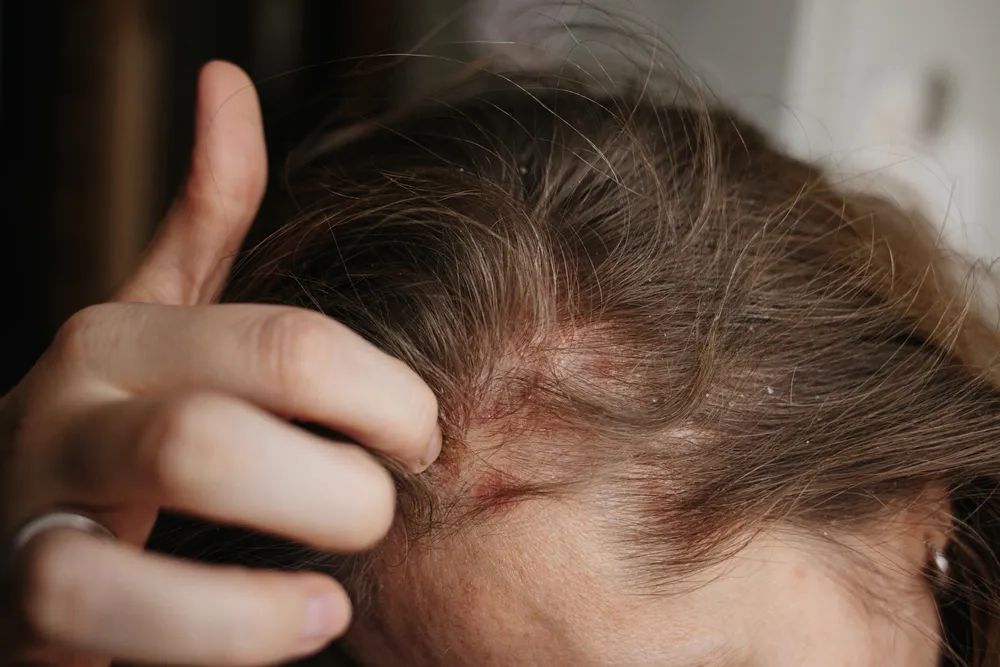
Łuszczyca plackowata występuje często na skórze głowy, łokciach i kolanach, twarzy, dolnej części pleców, podeszwach stóp i dłoniach. Łuski są bolesne i swędzą, mogą pękać i krwawić. Łuszczyca plackowata może ulec zakażeniu, zwłaszcza jeśli nie jest leczona, ze względu na częste drapanie i pękanie skóry.
Łuszczyca łuszczyca
Łuszczyca łuszczycowa jest drugą najczęstszą postacią łuszczycy i często rozpoczyna się w dzieciństwie lub wczesnej dorosłości. Zmiany łuszczycowe w obrębie łuszczycy są małe, czerwone i liczne.
Ta postać stanu często pojawia się nagle i ma kilka czynników wyzwalających, w tym zapalenie migdałków, stres, infekcje górnych dróg oddechowych i uszkodzenia skóry.
infekcje, szczególnie paciorkowce, należą do najczęstszych czynników wyzwalających łuszczycę plackowatą.
Osoby z łuszczycą tęczówki często mają inne formy łuszczycy, takie jak łuszczyca plackowata.
Odwrotna łuszczyca
Łuszczyca odwróconej łuszczycy jest płaska, czerwona i błyszcząca. Są duże i jednolite i zwykle pojawiają się w fałdach skóry, takich jak pod pachą, pod biustem lub w pachwinie. Uszkodzenia te, w przeciwieństwie do innych postaci łuszczycy, zwykle nie są łuszczycowe. To dlatego, że wilgotne środowisko fałdy skóry zmniejsza suchość.
 U nas zapłacisz kartą
U nas zapłacisz kartą
