Pryszcz w kąciku oka - Przyczyny, leczenie i porady
Co zrobić aby uniknąć zachorowania?
Brak skutecznych metod profilaktyki. Większość osób w populacji jest nosicielem latentnej postaci wirusa ukrytego w zwojach nerwowych. Do jego reaktywacji może dojść na przykład wskutek upośledzenia odporności miejscowej lub ogólnej.
Zobacz także
Opryszczka narządów płciowych Opryszczkę narządów płciowych wywołuje wirus Herpes (HSV), najczęściej typu 2. Do zakażenia dochodzi w trakcie stosunku płciowego. Ponieważ wirus ulega przeniesieniu w wyniku kontaktu bezpośredniego ze skórą do infekcji może dojść w wyniku różnych praktyk seksualnych.
Opryszczka u dzieci Zakażenie wirusem opryszczki HSV-1 jest szeroko rozpowszechnione wśród ludzi. Szacuje się, że zakażonych jest 80% populacji.
Zakażenie narządów płciowych wirusem opryszczki u kobiet w ciąży Opryszczkę narządów płciowych powoduje wirus Herpes (Herpes simplex virus – HSV). Jest to jedna z najczęściej występujących chorób przenoszona drogą płciową.
Wybrane treści dla Ciebie
Wirusowe zapalenia spojówek Wirusowe zapalenia najczęściej są spowodowane przez adenowirusy oraz wirusa opryszczki. Do zakażenia dochodzi drogą kontaktową przez dotykanie rękami przedmiotów, na których znajdują się wirusy, i przenoszenie ich na powieki.
Zapalenie przełyku wywołane przez wirus opryszczki zwykłej U osób bez zaburzeń odporności zmiany chorobowe występujące w przebiegu zakażenia HSV są ograniczone, powodują ból i trudności przy przełykaniu z towarzyszącymi nudnościami i wymiotami (czasem krwistymi) oraz bólem za mostkiem.
Zmiany grudkowe powiek - objawy
- owrzodzenie, któremu może towarzyszyć krwawienie, powstawanie krost, wydobywanie się wydzieliny ze zmiany,
- jej nieregularne zabarwienie,
- uniesienie jej brzegów przypominające wyglądem masę perłową,
- obecność drobnych naczyń w obrębie guza,
- uszkodzenie przez guz brzegu powieki,
- utrata rzęs w okolicy guza.
- stanowiących rozrost naskórka,
- wywodzących się z gruczołów tłuszczowych,
- pochodzących z gruczołów potowych (ekrynowych i apokrynowych),
- związanych z mieszkami włosowymi.
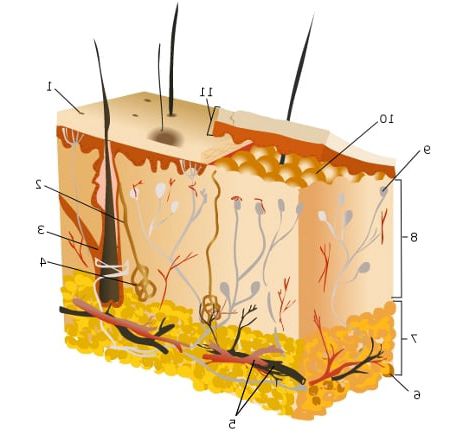
Ryc. 1. Skóra. 1 – ujście przewodu wyprowadzającego gruczołu potowego, 2 – przewód wyprowadzający gruczołu potowego, 3 – mieszek włosowy, 4 – gruczoły potowe (ekrynowe), 5 – głębokie sploty tętniczo-żylne, 6 – tkanka tłuszczowa, 7 – tkanka podskórna, 8 – skóra właściwa, 9 – ciało dotykowe, 10 – brodawki skórne, 11 – naskórek
Czy możliwe jest całkowite wyleczenie?
Guzy wycinane chirurgicznie z marginesem zdrowych tkanek należy uznać za całkowicie wyleczone. Jeśli w marginesach operacyjnych znajdują się komórki guza, wówczas należy podjąć decyzję dotyczącą dalszego postępowania terapeutycznego. W przypadku zmian łagodnych można zdecydować się na ich obserwację.
W leczeniu kępek żółtych częste są nawroty zarówno po leczeniu chirurgicznym, jak i laserowym. Po chirurgicznym usunięciu kępek żółtych u około 40% pacjentów zmiany pojawiają się na nowo. W przypadku kolejnego zabiegu chirurgicznego prawdopodobieństwo nawrotów jest jeszcze większe. 26% nawrotów ma miejsce w ciągu pierwszego roku po zabiegu. Ryzyko nawrotów jest większe u pacjentów z zaburzeniami gospodarki lipidowej oraz u tych, u których zmiany wystąpiły na wszystkich czterech powiekach.
Zmiany grudkowe powiek - leczenie
Rogowacenie łojotokowe (brodawka łojotokowa) można leczyć przez jego złuszczenie lub wycięcie skalpelem.
Leczenie brodawek pospolitych polega na ich krioterapii. W ten sposób zmiany ulegają zniszczeniu i przestają się rozprzestrzeniać. Możliwe jest również chirurgiczne wycięcie.
W przypadku pojawienia się rogu skórnego zawsze konieczne jest jego wycięcie wraz z podstawą zmiany, aby ostatecznie rozpoznać przyczynę jego rozwoju.
W leczeniu mięczaka zakaźnego zaleca się obserwację, laseroterapię, krioterapię ciekłym azotem (gdy wykwity są nieliczne, możliwe powikłania – pęcherze i blizny, niekiedy konieczne powtarzanie zabiegu co 2–4 tyg., łyżeczkowanie lub ekstrakcję igłą, gdy wykwity są nieliczne. Leczenie farmakologiczne: imikwimod (Aldara 5% krem) miejscowo – 3 ×/tydz. przez 4–16 tyg., nakładać na wykwity na noc (6–10 h), zmyć rano
Prosaki z reguły zanikają samoistnie i nie wymagają leczenia. W niektórych wypadkach można je otworzyć igłą lub skalpelem i oczyścić z zawartości.
Naskórkowe torbiele wtrętowe (torbiele łojowe, kaszaki) leczy się za pomocą przecięcia ściany torbieli w celu usunięcia jej zawartości, a następnie wszycia ściany torbieli w skórę, aby się ponownie nie zamknęła (marsupializacja) lub całkowicie wycina je chirurgicznie.
Leczenie kępek żółtych polega na chirurgicznym usunięciu zmian. Trzeba jednak pamiętać, że mogą one nawracać. Operując kępki żółte, należy zachować ostrożność z powodu niebezpieczeństwa bliznowacenia i możliwego pooperacyjnego odwinięcia powiek. Inną opcją są zabiegi z użyciem lasera CO2. Zaletą takiego postępowania jest brak krwawienia, brak konieczności zakładania szwów skórnych oraz krótki czas trwania procedury. Należy jednak pamiętać, że także w przypadku tej metody leczenia istnieje ryzyko powstania blizn i odbarwienia skóry.
Guzy pochodzące z gruczołów potowych i z mieszków włosowych poddaje się wycięciu chirurgicznemu.
 U nas zapłacisz kartą
U nas zapłacisz kartą
