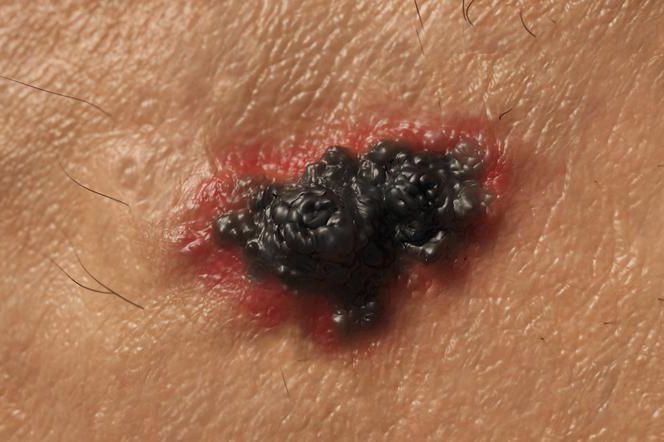
Zdjęcia czerniaka - Poznaj objawy i diagnozę raka skóry
Czy czerniak może być jasny?
Tak, występuje też czerniak bezbarwnikowy (2%), czyli czerniak pozbawiony barwnika. Pierwszym objawem jest często niecharakterystyczna, powiększająca się, różowoczerwona grudka.
Czerniak gałki ocznej
Czerniak jest najczęstszym nowotworem złośliwym gałki ocznej u dorosłych, stanowiącym około 10% wszystkich przypadków czerniaka. Czerniak może występować w skórze powiek, spojówce oraz przedniej lub tylnej części błony naczyniowej oka. Rokowanie jest gorsze niż w przypadku czerniaka skóry.
Czerniak błon śluzowych
Czerniak błon śluzowych występuje najczęściej w obrębie jamy ustnej i górnych dróg oddechowych i przełyku (50%), sromu (20%) i okolicy narządów płciowych i odbytu (20%). Rokowanie jest złe. Leczenie polega na doszczętnym wycięciu, częściej niż w przypadku lokalizacji skórnej stosuje się uzupełniającą radioterapię, chemioterapię lub immunoterapię/leczenie ukierunkowane molekularnie.
Chłoniak skóry typu T (ziarniniak grzybiasty, Mycosis fungoides)
To rzadki nowotwór skóry. występuje u osób między 40. a 60. rokiem życia, częściej u mężczyzn. Jest spowodowany niekontrolowanym rozrostem komórek T w skórze. Najczęstsze typy/rodzaje chłoniaka skórnego T-komórkowego to ziarniniak grzybiasty oraz Zespół Sezary'ego.
Choroba Pageta - we wczesnym etapie choroby na skórze pojawiają się plamy rumieniowe, które wywołują świąd i uczucie pieczenia. Może z nich sączyć się wydzielina. Następnie mogą się pojawić nadżerki (często krwawiące).Zmiany występują zwykle w okolicy zewnętrznych narządów płciowych: srom, odbyt, prącie i worek mosznowy - są to okolice bogate w gruczoły apokrynowe i ekrynowe. Rzadziej nowotwór obejmuje górną część ud, pośladki, pachy i okolicę pępka. Znane są pojedyncze przypadki lokalizacji zmian nowotworowych w obszarach skóry pozbawionych gruczołów apokrynowych np.: w przewodach słuchowych zewnętrznych, na powiekach, w przełyku, w cewce moczowej.

Jakie są sposoby leczenia czerniaka?
Podstawą skutecznego leczenia czerniaka jest wczesne rozpoznanie i radykalne usunięcie zmiany z odpowiednim marginesem bezpieczeństwa.
Zarówno ryzyko, jak i czas pojawienia się przerzutów czerniaka uzależnione są od grubości guza pierwotnego. Im szybciej wykryty i usunięty jest czerniak, tym większe są szanse na wyleczenie.
W przypadku potwierdzenia czerniaka w badaniu histopatologicznym po usunięciu zmiany następnym etapem postępowania jest biopsja tzw. węzła wartowniczego (jednego z okolicznych węzłów chłonnych wybranego z uwzględnieniem lokalizacji guza pierwotnego).
Odpowiednie i doszczętne leczenie operacyjne w przypadku czerniaka o zaawansowaniu miejscowym jest wystarczające i wymaga tylko obserwacji zgodnie z zaleceniami lekarza prowadzącego.
- Immunoterapię i leczenie ukierunkowane molekularnie – to nowoczesne i najskuteczniejsze metody leczenia. Stosuje się leki, takie jak ipilimumab niwolumab (sam lub łącznie z ipilimumabem) i pembrolizumabem, wemurafenib, dabrafenib, trametynib, kobimetynib, enkorafenib, binimetynib.
- Wycięcie przerzutów odległych czerniaka lekarz rozważa w uzasadnionych przypadkach po analizie sytuacji pacjenta (m.in jeśli przerzuty dotyczą tylko jednego narządu i są nieliczne, pojawiły się po roku od leczenia czerniaka).
- Chemioterapia z użyciem jednego leku cytotoksycznego (np. dakarbazyny). Obecnie, po wprowadzeniu immunoterapii i leków ukierunkowanych molekularnie, to leczenie stosuje się rzadziej,
- Izolowana kończynowa chemioterapia perfuzyjna w hipertermii polega na podawaniu dużych dawek leku cytostatycznego do tętnicy kończyny odizolowanej od krążenia ogólnoustrojowego. Metoda ta jest stosowana u pacjentów, u których czerniak był zlokalizowany na kończynie i doszło do wznowy.
Jakie są przyczyny czerniaka?
Przyczyny rozwoju czerniaka nadal pozostają niewyjaśnione. Znaczenie mają zarówno czynniki genetyczne, jak i środowiskowe. Około 10% czerniaków występuje rodzinnie. Z tego powodu członkowie rodziny I stopnia pacjentów z czerniakiem powinni być pod stałą kontrolą dermatoskopową.
- obciążenie rodzinne – zwiększenie ryzyka od 3 razy (1 chory krewny 1. stopnia) do 70 razy (≥3 krewnych)
- zachorowanie w przeszłości
- na czerniaka (8-krotne zwiększenie ryzyka)
- inny nowotwór złośliwy skóry (3-krotne zwiększenie ryzyka)
- znamiona barwnikowe (tzw. pieprzyki: liczne (>50, przy >100 znamionach 11-krotne zwiększenie ryzyka), zmieniające wygląd, znamiona atypowe (11-krotne zwiększenie ryzyka)
- xeroderma pigmentosum
- jasna skóra, jasne lub rude włosy, niebieskie oczy, obecność piegów (2–3-krotne zwiększenie ryzyka)
- okresowe intensywne narażenie na promieniowanie UV (słońce, solaria)
- skłonność do oparzeń słonecznych
- ciężkie oparzenia słoneczne w dzieciństwie lub młodości (2–3-krotne zwiększenie ryzyka po ≥5 epizodach oparzeń)
- immunosupresja (np. u osób po przeszczepieniu narządu ryzyko zwiększone 3-krotnie).
Około 60% czerniaków rozwija się w skórze niezmienionej. Tylko mniej niż 40% rozwija się na podłożu wcześniej istniejącej zmiany, np. znamienia barwnikowego („pieprzyka”).
Najważniejsze informacje
Czerniak złośliwy: „czarny rak skóry” – najbardziej złośliwa forma raka skóry
Czynniki/grupy ryzyka: promieniowanie UV (intensywne nasłonecznienie, solarium), (częste) oparzenia słoneczne, jasna karnacja, wiele znamion, zachorowania na raka wśród najbliższych krewnych itp.
Objawy: nietypowe znamiona („zasada ABCDE”), zmiany koloru, krwawienie, swędzenie itp.
Diagnoza: anamneza, oględziny skóry, dermoskopia, biopsja
Leczenie: chirurgiczne usunięcie z zachowaniem marginesu zdrowej tkanki, inne terapie w przypadku zaawansowanych chorób (chemioterapia, radioterapia, immunoterapia, leki celowane)
Prognoza: korzystna w przypadku wczesnego wykrycia
Ważne: ostrożne korzystanie ze słońca, ochrona przeciwsłoneczna, regularne samokontrole skóry i profilaktyczne badania lekarskie
Źródła
Posch C., Neue Entwicklungen in der Therapie des Melanoms, Universum Innere Medizin 06/2017, MedMedia Verlag und Mediaservice GmbH
Schmale I., Malignes Melanom - Sehr gute Ergebnisse in der adjuvanten Therapie, Schweizer Zeitschrift für Onkologie 05/2017, Rosenfluh Publikationen AG
Duffner K., Neues vom malignen Melanom - Immer bessere Überlebensraten dank Immuntherapie, Schweizer Zeitschrift für Dermatologie & Ästhetische Medizin [medicos] 04/2017, Rosenfluh Publikationen AG
Höller C. et al., Melanom, Spectrum Dermatologie 01/2017, MedMedia Verlag und Mediaservice GmbH
Moser J., Melanom 2016 - Zwischen Euphorie und Lösungssuche, Klinik 05/2016, MedMedia Verlag und Mediaservice GmbH
Melanom: Immuntherapien zeigen langfristige Wirkungen, Deutsches Ärzteblatt, 03.06.2014, URL: https://www.aerzteblatt.de/nachrichten/58919/Melanom-Immuntherapien-zeigen-langfristige-Wirkungen
Krebsinformationsdienst des Deutschen Krebsforschungszentrums, Hautkrebs: Basaliome, Plattenepithelkarzinome, maligne Melanome, URL: https://www.krebsinformationsdienst.de/tumorarten/weitere-tumorarten/hautkrebs.php#inhalt3, Stand: 28.06.2018
 U nas zapłacisz kartą
U nas zapłacisz kartą
