"Zagrożenie raka skóry na głowie"
Rak podstawnokomórkowy skóry
Rak podstawnokomórkowy skóry (carcinoma basocellulare) to najczęściej występująca postać raka skóry, stanowi około 75% przypadków. W zdecydowanej większości jego lokalizacja obejmuje skórę głowy i szyi.
Rozwija się w skórze powiek, czoła, nosa, policzków, nigdy na stopach, dłoniach czy błonach śluzowych. Rak przydatków skóry występuje równie często u mężczyzn, jak i kobiet, najczęściej po 60 roku życia.
Cechą charakterystyczną raka podstawnokomórkowego skóry jest brak przerzutów odległych oraz miejscowa złośliwość. Eksperci wyróżniają dwie odmiany tej choroby – pierwsza rozwija się wolno, nie nacieka w głąb, a leczenie daje dobre efekty. Druga odmiana raka podstawnokomórkowego skóry jest bardziej agresywna, ma zdolność do naciekania, niszczenia tkanek, jest wrzodziejąca i często nawraca, co utrudnia wyleczenia.
Objawy nowotworu skóry
Zmiany nowotworowe na skórze bardzo często sygnalizują rozwój wielu chorób onkologicznych. Medycyna określa je jako zespoły paranowotworowe, czyli takie, które wyprzedzają rozwój nowotworu. Oznacza to, iż zmiany skórne to nie tylko sygnał o nowotworze skóry, ale też może być to sygnał o nowotworze płuc, nerek, trzustki czy jajników. Co w obrębie skóry jest symptomem nowotworu? Warto poznać kilka przykładów:
- brunatne przebarwienia w okolicach fałd skórnych mogą oznaczać raka żołądka,
- oddzielanie naskórka to częsty sygnał o pojawieniu się raka trzustki lub nowotworu płuc,
- obrzęki rumieniowate w okolicach twarzy mogą świadczyć o nowotworze nosogardzieli lub sutka,
- zagłębienia w obrębie palców to częsty symptom raka płuc lub żołądka,
- zmiany łuszczycowe na całej skórze to niekiedy objawy chłoniaka czy ziarnicy złośliwej,
- przewlekły świąd, który trwa co najmniej 6 tygodni to jeden z pierwszych objawów rozwijającej się choroby nowotworowej.
Objawy nowotworów skórybardzo często w początkowej fazie choroby nie wzbudzają niepokoju u chorego. Najczęściej są to niewielkie zgrubienia, mylone z dolegliwościami typowo dermatologicznymi.
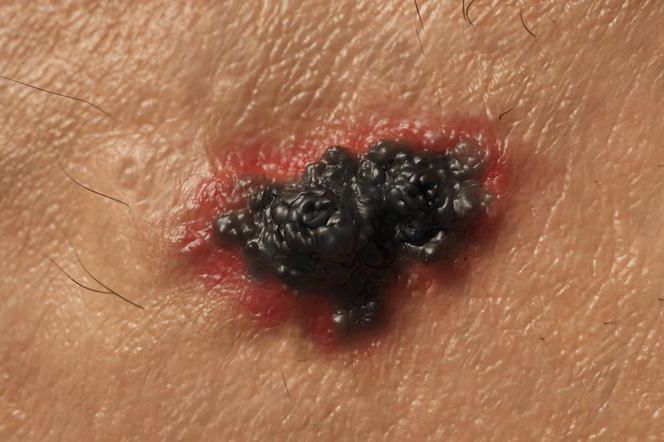
Jak wygląda rak skóry? Do najważniejszych objawów, które już zdecydowanie świadczą o raku skóry zaliczane są:
- zmiany skórne na twarzy, które powstają bez wyraźnej przyczyny,
- specyficzne „wypryski”, bardzo często przybierające postać owrzodzonych punktów,
- krwawiące guzki,
- stwardnienia na skórze, utrzymujące się przez dłuższy czas,
- guzki charakteryzujące się perłowymi brzegami,
- nadmierne rogowacenie naskórka,
- wyraźnie odgraniczone czerwone zgrubienia na skórze,
- głębokie owrzodzenia z tendencją wzrostową i rozprzestrzeniającą,
- zmiany dysplastyczne skóry o niejednolitym zabarwieniu i specyficznych poszarpanych brzegach,
- niegojące się rany i pokrywające ciągle nowymi strupami,
- mocno rozszerzone naczynia krwionośne na skórze,
- plamy o ciemnym zabarwieniu (fioletowym, ciemnobrązowym czy czerwono-niebieskim),
- plamy rumieniowe, wywołujące odczucie pieczenia i swędzenia.
Rak skóry – rokowanie
Rokowanie uzależnione jest od umiejscowienia, grubości, wielkości oraz stopnia zróżnicowania nowotworu. W przypadku raka podstawnokomórkowego wyleczenie jest możliwe w ponad 95% przypadków. Większość miejscowych nawrotów choroby można usunąć bez większych problemów. Chociaż zwykle ten typ nowotworu prawie nigdy nie ulega uogólnieniu (nie daje przerzutów), to należy zwrócić uwagę na fakt, że istnieje możliwość, choć niezwykle rzadko, agresywnego przebiegu tej choroby nawet z przerzutami.
W przypadku raka kolczystokomórkowego rozwijającego się na podłożu rogowacenia świetlnego w obrębie skóry narażonej na promieniowanie słoneczne rokowanie jest dobre. Najwyższy stopień złośliwości występuje w przypadku rozwoju raka kolczystokomórkowego na podłożu blizn, przewlekłych stanów zapalnych, w miejscach drażnionych. Przy zajęciu okolicznych węzłów chłonnych 5-letnie przeżycie notuje się u 20–25% pacjentów. Gorzej rokują również zmiany występujące na czerwieni wargowej, na prąciu lub sromie, chociaż za najgorszą lokalizację uważa się błonę śluzową jamy ustnej.
Jak leczyć raka skóry?
Podstawowym czynnikiem, który przesądza o leczeniunowotworów skóry jest wynik badania obrazowego i histopatologicznego. Głównym sposobem leczenia jest chirurgiczne wycięcie guzaz pewnym marginesem sąsiadujących zdrowych tkanek. To właśnie leczenie operacyjne pozwala na radykalne usunięcie zmian na skórze.
Kolejną formą leczenia jest radioterapia, stosowana u tych osób, które nie mogą być poddane zabiegowi chirurgicznemu. Tą metodą jest głównie leczony rak płaskonabłonkowy i podstawnokomórkowy.
Bezinwazyjną metodą jest natomiast terapia fotodynamiczna, która działa w oparciu o reakcję fototoksyczną. W ten sposób niszczone są komórki nowotworowe bez uszkadzania tkanek zdrowych. W przypadku mniejszych guzków (do 5 mm) stosowany jest laser CO2. Natomiast chorzy z dużymi obszarami skórnymi, zajętymi przez zmiany nowotworowe poddawani są leczeniu powierzchownemu.
Po zakończeniu leczenia każdy pacjent ma zalecane wizyty kontrolne. Ich zadaniem jest monitorowanie stanu zdrowia, ewentualnych nawrotów choroby czy przerzutów. Ogromne znaczenie ma profilaktyka raka skóry. Polega ona przede wszystkim na unikaniu zbyt długiego przebywania na słońcu i stosowaniu kremów ochronnych z wysokimi filtrami.
Raki skóry (nowotwory złośliwe skóry): przyczyny, objawy i leczenie
Raki skóry (nowotwory złośliwe skóry) są dość częstymi nowotworami, mogą występować w każdym wieku. Najczęściej występuje rak podstawnokomórkowy skóry, który lokalizuje się głównie na twarzy i ma postać powoli rosnącego perełkowatego guzka. Bardzo rzadko daje przerzuty odlegle, ale może się rozrastać i niszczyć okoliczne tkanki, dlatego ważne jest jak najszybsze usunięcie go. Większość raków skóry leczy się przede wszystkim operacyjnie.
Najliczniejszą grupą nowotworów złośliwych skóry są raki skóry, które stanowią niejednolitą grupę nowotworów. Raki skóry zajmują pierwsze miejsce w statystyce onkologicznych chorób skóry. Ostatnio obserwuje się wzrost zachorowań na nowotwory złośliwe skóry, przede wszystkim na raka podstawnokomórkowego, kolczystokomórkowego oraz czerniaka. Towarzyszą temu znaczne koszty opieki zdrowotnej, a w odniesieniu do czerniaka – duża umieralność. Nowotwory złośliwe skóry mają różne objawy, przebieg, leczenie i rokowanie. Szczególnym rodzajem nowotworu złośliwego skóry jest czerniak. Przeczytaj więcej: Czerniak
 U nas zapłacisz kartą
U nas zapłacisz kartą
