Uczulenie kontaktowe na dłoniach - Przyczyny, Objawy i Skuteczne Metody Leczenia
Alergia kontaktowa leczenie
Podstawą leczenia wyprysku kontaktowego jest wyeliminowanie ze środowiska (na tyle, na ile jest to możliwe) substancji uczulającej.
W przypadku uczulenia na nikiel należy zwrócić uwagę również na dietę pacjenta, ponieważ – jak już zostało wspomniane – metal ten można znaleźć w wielu pokarmach. Niestosowanie diety niklowej wiąże się często z brakiem poprawy klinicznej, mimo wyeliminowania tego metalu ze środowiska (nieużywanie metalowych sztućców czy biżuterii).
W przypadku zaostrzeń i obecności na skórze zmian chorobowych stosuje się typowo glikokortykosteroidy miejscowe, czyli w postaci kremów lub maści. Leki te mają potencjał przeciwzapalny i dość szybko przynoszą poprawę, choć nie powinniśmy ich stosować w sposób przewlekły.
Nie należy zapominać o dołączeniu do leczenia preparatów emolientowych, które poprawiają nawilżenie skóry, a także wspierają jej barierę ochronną. Na rynku możemy znaleźć emolienty z zawartością ektoiny w postaci balsamu. Substancja ta może okazać się korzystna w przebiegu alergii kontaktowej, ponieważ cechuje się działaniem przeciwzapalnym i ochronnym.
Ektoina sprzyja tworzeniu na powierzchni skóry wodnego płaszcza, który chroni przed działaniem szkodliwych czynników środowiskowych. Emolienty świetnie sprawdzą się również przy wyprysku z podrażnienia, ponieważ wspierają uzupełnianie uszkodzonej bariery naskórkowej (co jest w tym przypadku istotą choroby).
Co robić, aby uniknąć zachorowania?
Ponieważ wyprysk zawodowy często powodują alergeny występujące w miejscu pracy czy podczas prac domowych, warto się zabezpieczać przed kontaktem z nimi za pomocą np. rękawiczek czy odzieży ochronnej.
Zobacz także
Alergia na chrom Chrom należy do najważniejszych alergenów kontaktowych. Wyprysk wywołany przez ten metal przebiega bardzo ciężko i zwykle trwa długo, nierzadko nawet dziesiątki lat.
Alergia na kobalt Kobalt należy do najczęstszych alergenów kontaktowych, przy czym uczula on różne grupy osób, w tym zarówno dzieci, jak i robotników z wypryskiem zawodowym.
Alergia na nikiel Najczęściej uczula nikiel znajdujący się w biżuterii, guzikach jeansów, sprzączkach pasków, a niekiedy również nożycach, sztućcach i innych wyrobach metalowych.
Alergeny kontaktowe Do najczęstszych alergenów kontaktowych w Polsce należą nikiel i chrom. Coraz częstsze jest też uczulenie na perfumy i aminy aromatyczne.
Wybrane treści dla Ciebie
Testy skórne Testy skórne to najważniejsze badanie wykorzystywane w diagnostyce alergii. Pozwalają one na proste, szybkie i bezpieczne potwierdzenie uczulenia na różne alergeny.
Próba prowokacyjna z alergenem Próba wykonywana jest w celu stwierdzenia, czy dana osoba jest uczulona na konkretny alergen. Badanie wykonuje się stosunkowo rzadko. Zwykle wtedy, gdy innymi metodami nie udało się potwierdzić nadreaktywności oskrzeli i (lub) uczulenia na konkretny alergen, a wynik badania ma znaczenie dla rozpoznania choroby.
Kontaktowe zapalenie skóry (wyprysk kontaktowy): przyczyny, objawy i leczenie
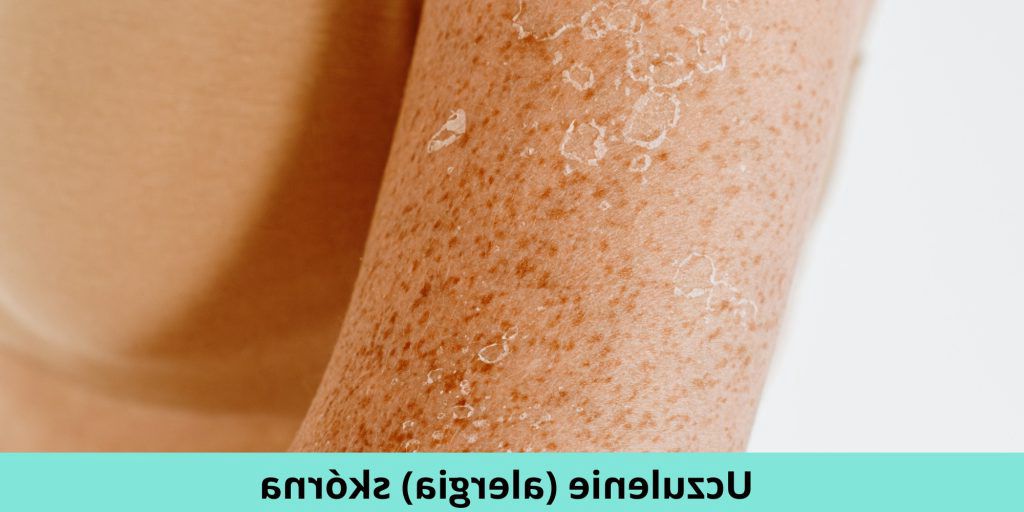
Kontaktowe zapalenie skóry (inaczej wyprysk kontaktowy) to miejscowa skórna reakcją nadwrażliwości w wyniku bezpośredniego kontaktu z określonymi substancjami chemicznymi lub drażniącymi. Wyprysk kontaktowy może mieć podłoże alergiczne, wynikać z podrażnienia, mieć związek z wykonywaną pracą (np. przewlekłym narażeniem dłoni na określoną substancję) lub ze światłem słonecznym. W leczeniu najważniejsze jest unikanie substancji powodujących wyprysk kontaktowy.
Wyprysk kontaktowy to choroba polegająca na tworzeniu się zmian skórnych pod wpływem kontaktu z alergenami kontaktowymi (są to często substancje chemiczne) u uczulonych na nie osób. Czasem potocznie mówi się na wyprysk kontaktowy „egzema”, co nie jest jednoznaczne z kontaktowym zapaleniem skóry, ponieważ słowo egzema oznacza wyprysk, czyli chorobę skóry o podłożu zapalnym niezwiązaną z zakażeniem, w której dochodzi do zapalenia jej wierzchnich warstw (naskórka i warstwy brodawkowatej skóry właściwej). Egzema nie jest więc nazwą konkretnej choroby, tylko określa rodzaj zmian skórnych, które występują w danej chorobie skóry.
- alergiczne – związane z odpowiedzią układu odpornościowego na alergeny,
- z podrażnienia – nie jest to prawdziwe uczulenie i takie zmiany mogą się pojawić u wszystkich osób, które mają kontakt, np. z silnymi substancjami używanymi w środkach czystości, farbami, lakierami, smarami, cementem,
- zawodowe – wywołane przez czynniki szkodliwe w miejscu pracy, w większości przypadków jest to kontaktowe zapalenie skóry (wyprysk kontaktowy) z podrażnienia,
- fotoalergiczne lub fototoksyczne – zapalenie skóry może być wywołane przez alergen lub substancję drażniącą powstającą dopiero po zadziałaniu światła słonecznego.
Uwaga na metale
Wśród substancji wywołujących alergię kontaktową dużą rolę odgrywają metale. Wśród nich najczęściej uczulają: nikiel, kobalt, chrom i pallad. Zdarzają się także reakcje na złoto, aluminium czy rtęć[4].
Zajmuje od wielu lat czołowe miejsce na liście najczęstszych alergenów kontaktowych. Można go spotkać w biżuterii, akcesoriach odzieżowych, zegarkach, monetach, sztućcach czy narzędziach. Wykorzystuje się go także w implantach medycznych czy aparatach ortodontycznych.
Alergia na nikiel częściej występuje u kobiet. Szacuje się, że w zależności od kraju około 10 proc. pań może być uczulona na ten metal. Natomiast w całej populacji nadwrażliwość na nikiel może dotyczyć od 4 do nawet 13 proc. ludzi[5].
Więcej o alergii na nikiel
Dodawany jest do stopów metali używanych w materiałach stomatologicznych, aparatach ortodontycznych, implantach ortopedycznych, biżuterii. Ponadto obecny jest w glinie, emaliach, cemencie, farbach do dekoracji ceramiki, żywicach poliestrowych a nawet paszach dla zwierząt. Zwykle alergia na kobalt łączy się z uczuleniem na nikiel u kobiet i na chrom u mężczyzn. W Europie szacuje się, że około 8 proc. mieszkańców jest uczulona na Teb metal[6].
W postaci metalu uczula rzadko. Sytuacja zmienia się, gdy mamy do czynienia ze związkami chromu, które łatwo znaleźć w wyrobach ze skóry (ubraniach, obuwiu, dodatkach). U osób uczulonych na chrom zmiany skórne występują zwykle na stopach i w miejscach stykania się wyrobów skórzanych ze skórą. Alergia na związki chromu, o ile nie zostanie prawidłowo zdiagnozowana, może być długotrwała i trudna do wyleczenia. [7]
Co nas uczula?
Wystąpienie alergii kontaktowej w dużym stopniu zależy od rozpowszechnienia danego czynnika w środowisku, miejsca zatrudnienia, sposobów wykonywania pracy, a nawet aktualnych trendów w modzie, np. kolczykowania ciała i noszenia określonej biżuterii.
Niekiedy uczulenie można zauważyć wśród osób pracujących w specyficznych warunkach. Mamy wówczas do czynienia z alergią pochodzenia zawodowego. Do grup podwyższonego ryzyka rozwoju tego typu alergii należą, między innymi: fryzjerzy, personel sprzątający, pracownicy ochrony zdrowia, kucharze, budowlańcy, osoby zajmujące się obróbką metali.
Okazuje się, że katalog substancji, które mogą wywołać alergię kontaktową jest bardzo duży. Znajduje się w nim około 4000 substancji chemicznych. Natomiast do najczęściej uczulających należą: metale, środki konserwujące i substancje zapachowe[3].
 U nas zapłacisz kartą
U nas zapłacisz kartą
