Jak leczyć wyprysk alergiczny? Najlepsze sposoby smarowania skóry
Czym jest wyprysk kontaktowy?
Wyprysk kontaktowy, czyli inaczej kontaktowe zapalenie skóry, to stan zapalny, który jest wynikiem bezpośredniego kontaktu skóry z drażniącym lub uczulającym czynnikiem. Mogą to być na przykład kosmetyki, detergenty, rośliny, metale, lateks, środki chemiczne, leki lub produkty spożywcze. Objawia się na skórze jako zaczerwienienie, obrzęk, swędzenie, łuszczenie, nadżerkilub pęcherze.
W klasyfikacji ICD-10 kontaktowe zapalenie skóry jest kodowane jako alergiczne kontaktowe zapalenie skóry (L23) lub kontaktowe zapalenie skóry z podrażnienia (L24). Z kolei w klasyfikacji ICD-11 tę dolegliwość można znaleźć pod numerem EK00.
Biorąc pod uwagę podłoże tego zjawiska możemy wśród nich wyróżnić:
- alergiczny wyprysk kontaktowy - spowodowany reakcją układu odpornościowego na alergeny,
- kontaktowe zapalenie skóry z podrażnienia - tego rodzaju zmiany pojawiają się u osób mających kontakt, np. z agresywnymi substancjami jak detergenty, silne kosmetyki, barwniki, lakiery, smary itp.,
- zawodowe - spowodowane przez szkodliwe czynniki w miejscu pracy wywołujące zwykle kontaktowe zapalenie skóry z podrażnienia, a także alergiczny wyprysk kontaktowy,
- fotoalergiczny lub fototoksyczny wyprysk kontaktowy - zapalenie skóry indukowane przez światło słoneczne po ekspozycji na daną substancję.
Wiele osób zastanawia się, czym różni się wyprysk kontaktowy od atopowego zapalenie skóry. Wyprysk kontaktowy może przypominać AZS bądź mu towarzyszyć. Różnice w tym przypadku dotyczą głównie przyczyny wystąpienia schorzenia oraz lokalizacji objawów na skórze. Jak podkreśla dr med. Elżbieta Grubska-Suchanek -specjalista dermatologii, wenerologii i alergologii:
Bywa, że wyprysk kontaktowy jest następstwem tego schorzenia. Ze względu na uszkodzenie bariery naskórkowej u pacjentów z atopowym zapaleniem skóry (AZS) częściej niż w populacji ogólnej może pojawić się uczulenie kontaktowe na różne alergeny środowiskowe.
Co robić w razie wystąpienia objawów?
Natychmiast przerwij kontakt z substancją, którą podejrzewasz o wywołanie zmian – np. przemyj ręce po kontakcie z substancjami, które powodują objawy. W razie nasilonego świądu skóry możesz zażyć tabletkę leku przeciwhistaminowego (niektóre dostępne są bez recepty).
Wyprysk kontaktowy rozpoznaje się na podstawie charakterystycznego obrazu zmian skórnych oraz ustalenia związku pomiędzy ich pojawianiem się a np. pracą zawodową.
Wyprysk kontaktowy może przypominać wyprysk atopowy (atopowe zapalenie skóry) i inne mylone z nim choroby skóry. Najważniejszym badaniem w rozpoznaniu wyprysku kontaktowego są tzw. testy płatkowe. Polegają one na nałożeniu na skórę pleców małych krążków bibułek nasączonych różnymi substancjami wywołujących wyprysk kontaktowy (zawartymi w np. kosmetykach, gumie, metalach, lekach, tworzywach sztucznych). Pojawienie się pod ich wpływem zaczerwienienia, grudek czy pęcherzyków może oznaczać uczulenia na którą z tych substancji.
Uczulenie (alergia) skórna – jak wygląda, objawy, leczenie
- Alergia skórna obejmuje szerokie spektrum zmian skórnych powstających w wyniku kontaktu organizmu z określonym alergenem.
- Objawy alergii skórnej obejmują przede wszystkim zaczerwienienie skóry, wysypkę, pęcherze, obrzęk naczynioruchowy i świąd.
- Wysypka alergiczna może być wywołana przez alergeny pochodzące ze środowiska zewnętrznego lub alergeny pokarmowe.
- Nieleczona alergia skórna może prowadzić do rozwoju chorób alergicznych, jak np. atopowe zapalenie skóry, pokrzywka alergiczna, alergiczny wyprysk kontaktowy (kontaktowe zapalenie skóry) lub wyprysk fotoalergiczny.
Alergia skórna jest jedną z najpowszechniejszych odmian alergii u dzieci i dorosłych. Objawy alergii obejmują zwykle wysypkę, zaczerwienienie oraz pęcherze skórne, które mogą być wypełnione płynem surowiczym. Przypadłość ta jest niezwykle uciążliwa dla pacjenta i może prowadzić do pogorszenia jakości życia oraz licznych trudności w codziennym funkcjonowaniu. Dowiedz się, jak wygląda alergia skórna, z jakimi schorzeniami skórnymi na tle alergicznym zmagamy się najczęściej i co powoduje ich występowanie.
Objawy alergii skórnej
Najczęściej występujące objawy alergii skórnej to wysypka, która może przybierać zróżnicowaną formę w zależności od konkretnego typu schorzenia alergicznego dotykającego skórę. W przypadku alergicznego kontaktowego zapalenia skóry obserwujemy pojawienie się czerwonych grudek, które mogą wydzielać płyn. Te zmiany skórne pojawiają się w miejscu, gdzie doszło do kontaktu z alergenem i często towarzyszy im silny świąd. Zjawisko to jest powszechne wśród osób dorosłych.
Innym przykładem jest pokrzywka alergiczna, która charakteryzuje się występowaniem bąbli pokrzywkowych otoczonych zaczerwienieniem, przypominających reakcję na oparzenie pokrzywą. Bąble te mogą powodować swędzenie i uczucie pieczenia skóry, jednak zwykle znikają bez pozostawiania śladów. Często wyzwalane są przez alergeny pokarmowe lub te pochodzące od zwierząt.
Odczyn fotoalergiczny to kolejny rodzaj reakcji alergicznej, który objawia się rumieniem, grudkami lub pęcherzykami. Jest on wywołany przez reakcję na substancje takie jak kosmetyki, niektóre leki stosowane miejscowo lub doustnie, w połączeniu z ekspozycją na światło słoneczne. Objawy skórne mogą pojawić się zarówno natychmiast, jak i z opóźnieniem – od 24 do 48 godzin po ekspozycji.
Atopowe zapalenie skóry to stan, który często prowadzi do alergii skórnej, manifestującej się zmianami na twarzy, w zgięciach łokciowych i kolanowych, a także na dłoniach. Warto jednak zaznaczyć, że nie każda zmiana skórna, tak jak krostki, świąd czy zapalne grudki, musi być wynikiem alergii. Mogą one również sygnalizować inne schorzenia, w tym infekcje wirusowe czy bakteryjne, a także stany zapalne.
Podsumowując, wśród objawów związanych z występowaniem stanów chorobowych skóry wymienić należy przede wszystkim:
- intensywny świąd,
- pieczenie skóry,
- pojawienie się niebolesnych bąbli,
- czerwone plamy,
- krostki i grudki o barwie od białej do czerwonej,
- zaczerwienienie skóry,
- suchość i szorstkość naskórka,
- łuszczenie się skóry.
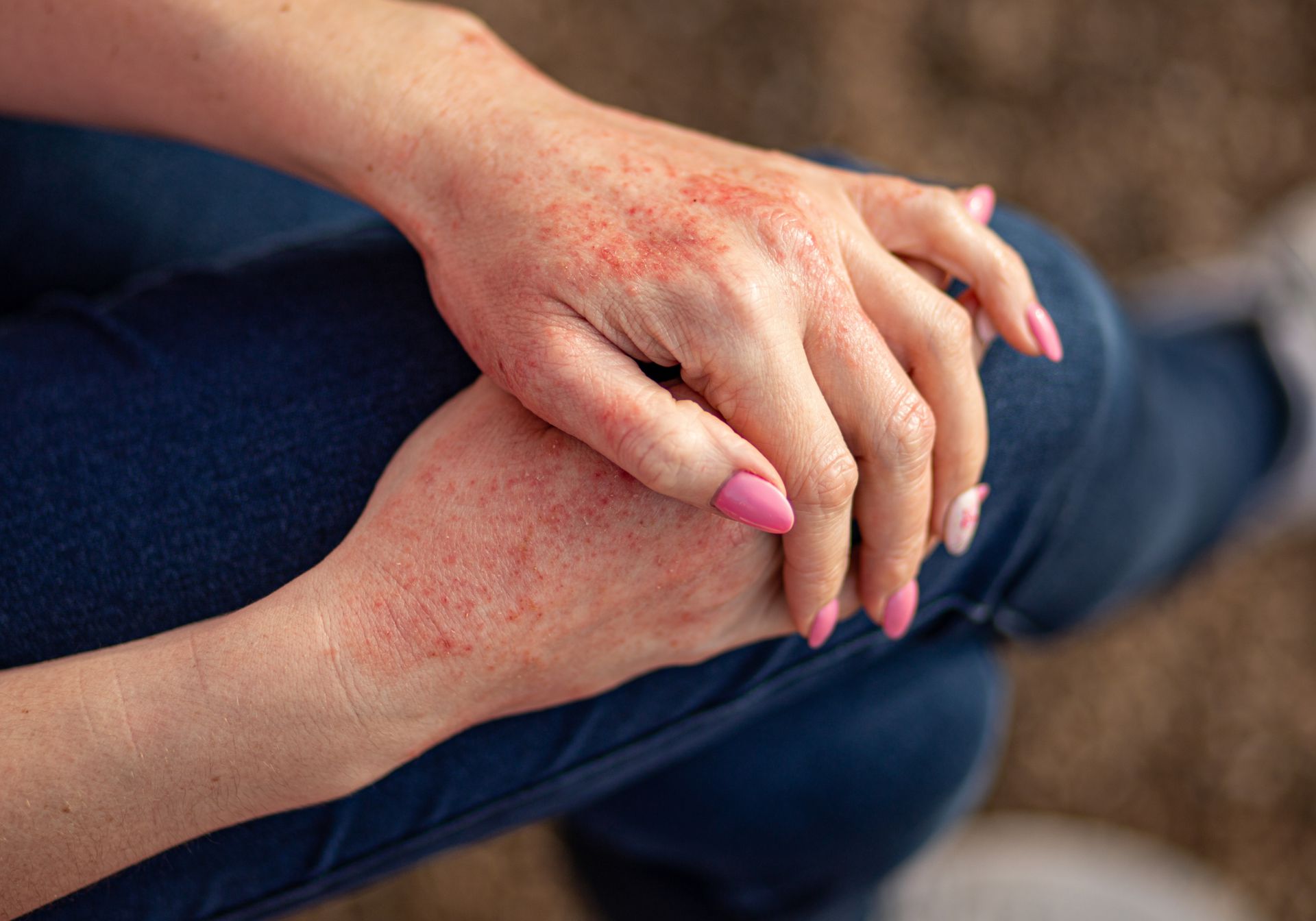
Wyprysk alergiczny
Niektórzy zastanawiają się, czy wyprysk kontaktowy i alergia kontaktowa to to samo. Wyprysk kontaktowy alergiczny i alergia kontaktowa nie są tymi samymi zjawiskami. Wyprysk kontaktowy alergiczny jest wynikiem istniejącej alergii kontaktowej (jej objawem), zatem osoba z alergią kontaktową może nie mieć objawów (wyprysku), jeśli zidentyfikuje dany alergen i skutecznie będzie go unikać, ale nadal mimo braku objawów „ma” alergię kontaktową na daną substancję.
Wyprysk alergiczny występuje u nawet 5% osób mających kontakt z niklem i u nawet 3% po kontakcie z różnorodnymi składnikami produktów kosmetycznych.
Alergiczny wyprysk kontaktowy manifestuje się u osób mających uczulenie na substancję, z którą ich skóra miała kontakt. Mechanizm wywołujący alergiczne kontaktowe zapalenie skóry polega na reakcji układu immunologicznego na alergen (dokładniej hapten), z którym już wcześniej miał do czynienia. Przyczyną pojawienia się wyprysku kontaktowego są zazwyczaj substancje, takie jak metale, lateks, detergenty, kosmetyki, leki czy rośliny.
W wyniku ponownego kontaktu z alergenem dochodzi do procesu zapalnego, który wywołuje wyprysk alergiczny. Alergeny przenikają, łączą się z białkami tkankowymi, a następnie są „prezentowane” komórkom układu odpornościowego. Przy następnym kontakcie z substancją układ odpornościowy je „pamięta” przez to szybko dochodzi do objawów choroby.
Najczęstsze alergeny to:
- chrom,
- nikiel,
- kobalt,
- składniki gumy,
- żywice epoksydowe,
- związki zawarte w kosmetykach,
- formaldehyd,
- substancje zapachowe,
- balsam peruwiański,
- konserwanty,
- przyspieszacze wulkanizacji,
- leki,
- barwniki,
- kalafonia,
- lanolina,
- monomery akrylu.
W przypadku niektórych profesji alergiczne kontaktowe zapalenie skóry można nazwać chorobą zawodową. Należą do nich m.in. fryzjerzy i kosmetolodzy, opieka zdrowotna, pracownicy budowlani, rolnicy, pracownicy gastronomi, przemysłu chemicznego, metalurgicznego czy tekstylnego.
 U nas zapłacisz kartą
U nas zapłacisz kartą
