"Wyprysk w okolicy odbytu - Przyczyny, Objawy i Skuteczne Leczenie"
Jakie jest leczenie?
Jeśli ropień jest położony powierzchownie u poza tym zdrowej osoby, a najczęstsze ropnie okołoodbytowe mają właśnie taką lokalizację, to wykonuje się nacięcie w znieczuleniu miejscowym w warunkach ambulatoryjnych. W niepowikłanym przypadku leczenie antybiotykami nie jest konieczne. Zaleca się je u chorych na cukrzycę, białaczkę, z wadami zastawek serca i leczonych immunosupresyjne.
W przypadku rozległych ropni lub ropni występujących w przebiegu innych chorób, a także przetok niezbędne jest leczenie chirurgiczne. W leczeniu przetok zakłada się niewchłanialną nić tzw. seton, co umożliwia gojenie się i zamykanie ziarninowaniem kanału przetoki. W leczeniu ropni w przebiegu choroby Leśniowskiego i Crohna stosuje się antybiotyki, takie jak metronidazol i cyprofloksacyna ogólnie i miejscowo. W leczeniu opornych na konwencjonalne leczenie przetok towarzyszących tej chorobie skuteczne są leki biologiczne, czyli przeciwciała przeciw czynnikowi martwicy nowotworów anty-TNF-α (infliksymab, adalimumab).
Kontaktowe zapalenie skóry (wyprysk kontaktowy): przyczyny, objawy i leczenie
Kontaktowe zapalenie skóry (inaczej wyprysk kontaktowy) to miejscowa skórna reakcją nadwrażliwości w wyniku bezpośredniego kontaktu z określonymi substancjami chemicznymi lub drażniącymi. Wyprysk kontaktowy może mieć podłoże alergiczne, wynikać z podrażnienia, mieć związek z wykonywaną pracą (np. przewlekłym narażeniem dłoni na określoną substancję) lub ze światłem słonecznym. W leczeniu najważniejsze jest unikanie substancji powodujących wyprysk kontaktowy.
Wyprysk kontaktowy to choroba polegająca na tworzeniu się zmian skórnych pod wpływem kontaktu z alergenami kontaktowymi (są to często substancje chemiczne) u uczulonych na nie osób. Czasem potocznie mówi się na wyprysk kontaktowy „egzema”, co nie jest jednoznaczne z kontaktowym zapaleniem skóry, ponieważ słowo egzema oznacza wyprysk, czyli chorobę skóry o podłożu zapalnym niezwiązaną z zakażeniem, w której dochodzi do zapalenia jej wierzchnich warstw (naskórka i warstwy brodawkowatej skóry właściwej). Egzema nie jest więc nazwą konkretnej choroby, tylko określa rodzaj zmian skórnych, które występują w danej chorobie skóry.
- alergiczne – związane z odpowiedzią układu odpornościowego na alergeny,
- z podrażnienia – nie jest to prawdziwe uczulenie i takie zmiany mogą się pojawić u wszystkich osób, które mają kontakt, np. z silnymi substancjami używanymi w środkach czystości, farbami, lakierami, smarami, cementem,
- zawodowe – wywołane przez czynniki szkodliwe w miejscu pracy, w większości przypadków jest to kontaktowe zapalenie skóry (wyprysk kontaktowy) z podrażnienia,
- fotoalergiczne lub fototoksyczne – zapalenie skóry może być wywołane przez alergen lub substancję drażniącą powstającą dopiero po zadziałaniu światła słonecznego.
Przetoka okołoodbytnicza – co to jest?
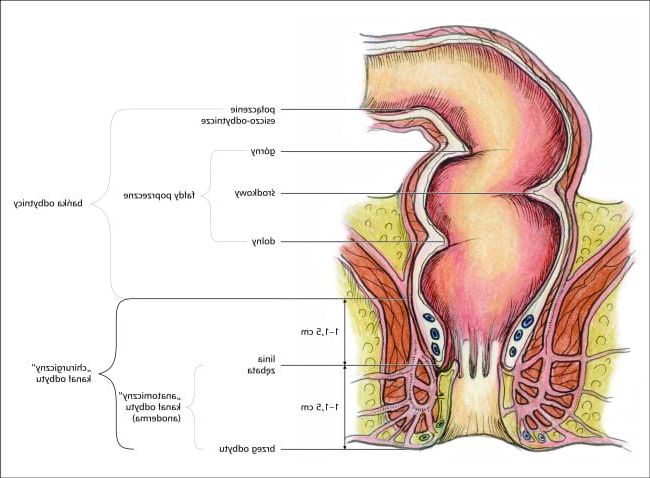
Przetoka okołoodbytnicza alternatywnie nazywana jest również przetoką odbytu lub odbytniczą. Definiuje się ją jako wyścielony specjalnym nabłonkiem przewód bądź kanał zlokalizowany pomiędzy skórą okolicy okołoodbytniczej (ujście zewnętrzne przetoki) a odbytnicą lub kanałem odbytu (ujście wewnętrzne przetoki). Specjaliści biorąc pod uwagę umiejscowienie przetoki względem zwieracza zewnętrznego odbytu (mięsień zamykający odbyt), wyróżnili takie podstawowe jej rodzaje: ponadzwieraczowa, przezwieraczowa, nadzwieraczowa, międzyzwieraczowa, podskórna lub podśluzówkowa. Należy nadmienić, iż najczęściej spotykane są przetoki przezzwieraczowe i międzyzwieraczowe, które stanowią blisko 95% wszystkich przypadków.
Przyczyną powstania przetoki odbytu jest stan zapalny rozwijający się w gruczołach okołoodbytowych zwanych też przyodbytowymi. Struktury te położone są w przestrzeni międzyzwieraczowej. Stan zapalny bywa przeważnie spowodowany infekcją wewnątrz odbytu. Może być konsekwencją stanu zejściowego powstałego po spontanicznej perforacji ropnia okołoodbytniczego, czyli zbiornika ropy umiejscowionego w okolicy okołoodbytniczej. Innymi możliwymi przyczynami są: nieswoiste zapalenia jelit – wrzodziejące zapalenie jelita grubego i choroba Leśniowskiego-Crohna, zapalenie gruczołów potowych skóry okolicy odbytu, szczeliny odbytu, nisko położone torbiele włosowe. Przetoki okołoodbytnicze pojawiać się mogą w przebiegu chorób nowotworowych, gruźlicy, zapalenia uchyłków jelita grubego. Zmiana stanowić może też powikłanie po zabiegach proktologicznych lub ginekologicznych.
Alergiczny wyprysk kontaktowy u dzieci
Wyprysk (egzema) należy do najczęstszych chorób skóry i oznacza stan zapalny w obrębie naskórka oraz skóry właściwej. Charakterystycznym dla wyprysku wykwitem jest grudka, chociaż w obrazie klinicznym widuje się również rumień, pęcherzyki i nadżerki, a niekiedy pogrubienie naskórka i jego nadmierne złuszczanie. Obraz tej jednostki chorobowej może być więc różnorodny, jednak bardzo często towarzyszy jej świąd i pieczenie skóry.
Jedną z postaci wyprysku, którą coraz częściej stwierdza się wśród najmłodszych pacjentów, jest alergiczny wyprysk kontaktowy lub alergiczne kontaktowe zapalenie skóry.
Jest to nabyty powierzchowny odczyn zapalny skóry rozwijający się na podłożu alergicznym. Jednak jest to nieco odmienny typ reakcji odpornościowej niż reakcja na przykład na pyłki traw czy niektóre pokarmy. W przypadku alergicznego wyprysku kontaktowego mamy do czynienia z tzw. reakcją opóźnioną, która rozwija się dopiero po 24–48 h od kontaktu z alergenem. W reakcji tej bierze udział jedna z frakcji białych krwinek, czyli limfocyty T, mające tzw. pamięć immunologiczną, umożliwiającą im wyzwolenie reakcji alergicznej po kontakcie z uczulającym alergenem.
W zależności od „siły” danego antygenu w niektórych przypadkach do wyzwolenia reakcji odpornościowej wystarczy już pierwsza ekspozycja, w innych reakcja może się ujawnić dopiero po wielokrotnych kontaktach z uczulającym związkiem – po tygodniach, a nawet latach. Do najczęstszych alergenów kontaktowych u dzieci należą: nikiel – składnik zapięć w ubrankach, neomycyna – antybiotyk, mertiolat – konserwant w kroplach do oczu oraz szczepionkach, balsam peruwiański – substancja zapachowa, formaldehyd – konserwant, quaternium-15 – konserwant, kalafonia – składnik żywicy drzew iglastych, i lanolina – składnik kosmetyków.
W jaki sposób lekarz rozpoznaje liszaj prosty przewlekły?
Rozpoznanie liszaja prostego przewlekłego ustala się na podstawie obrazu histopatologicznego. W tym celu należy pobrać wycinek ze zmiany chorobowej.
W leczeniu ogólnym liszaja prostego przewlekłego wykorzystuje się leki przeciwświądowe i uspokajające. W leczeniu miejscowym wykorzystuje się silnie działające glikokortykosteroidy oraz emolienty.
Zobacz także
Liszaj lśniący Zmiany skórne w liszaju lśniącym mają charakter drobnych, licznych grudek, zwykle o wymiarach 1–2 mm. Najbardziej typowe miejsca ich lokalizacji to trzon penisa i żołądź, szyja, powierzchnie zgięciowe ramion i rzadziej tułów.
Liszaj twardzinowy W liszaju twardzinowym wykwitem skórnym jest porcelanowobiała zmiana grudkowa, zlewająca się w większe, lekko stwardniałe ogniska, z różnie nasiloną hiperkeratozą mieszkową. Zmiany mogą być umiejscowione na karku i plecach, ale najczęściej zajmują skórę i błony śluzowe narządów płciowych, gdzie często dominują zmiany zanikowe.
Liszajec zakaźny Liszajec zakaźny charakteryzuje się występowaniem drobnych, skupionych, powierzchownych i szybko pękających pęcherzyków na rumieniowym podłożu. W krótkim czasie zmiany przybierają postać miodowo żółtych strupów.
Wybrane treści dla Ciebie
Liszaj twardzinowy W liszaju twardzinowym wykwitem skórnym jest porcelanowobiała zmiana grudkowa, zlewająca się w większe, lekko stwardniałe ogniska, z różnie nasiloną hiperkeratozą mieszkową. Zmiany mogą być umiejscowione na karku i plecach, ale najczęściej zajmują skórę i błony śluzowe narządów płciowych, gdzie często dominują zmiany zanikowe.
 U nas zapłacisz kartą
U nas zapłacisz kartą
