Jak rozpoznać czerniaka skóry - Kluczowe znaki do zauważenia
Jak wygląda czerniak?
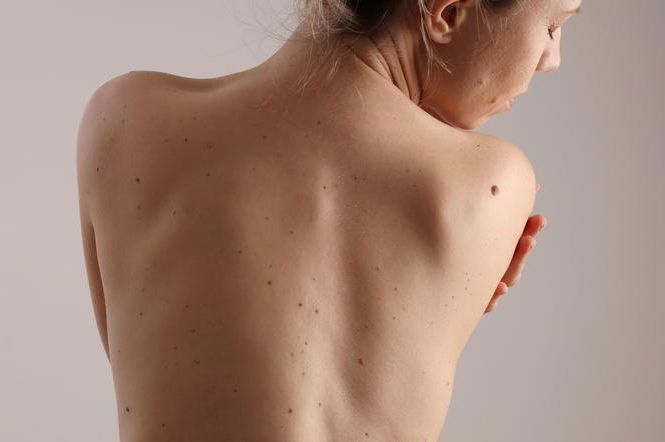
Czerniak jest nowotworem złośliwym, który najczęściej rozwija się na skórze, choć możliwe jest jego wystąpienie także w obrębie błon śluzowych oraz gałki ocznej. Swym wyglądem przypomina nieco pieprzyki, choć pewne cechy pomagają go od nich odróżnić.
Czym różni się czerniak od pieprzyków? Obserwując zmiany barwnikowe na swojej skórze warto przede wszystkim bacznie przyglądać się i przebadać zmiany o asymetrycznym kształcie, nieregularnych brzegach, niejednolitej barwie oraz powierzchni. W przypadku przebarwień o charakterze złośliwym, takich jak czerniaki, charakterystyczne jest też szybkie postępowanie zmian. W przypadku zwykłych pieprzyków mogą one zmieniać swoją wielkość w przeciągu kilku lat, natomiast czerniak zwiększa swą objętość dość gwałtownie.
Czerniak: charakterystyka
Czerniak (czerniak złośliwy, łac. melanoma malignum) to wywodzący się z melanocytów nowotwór skóry, błon śluzowych lub błony naczyniowej oka. Wbrew powszechnemu przekonaniu, większość czerniaków, nawet u pacjentów z mnogimi znamionami, powstaje de novo czyli nie na podłożu wcześniej istniejącego znamienia barwnikowego, a na skórze zdrowej.
Specjaliści alarmują, że zachorowalność na czerniaka systematycznie wzrasta na całym świecie - obserwuje się coroczny wzrost zapadalności na ten nowotwór o 3-7 procent (w Polsce 2,6 procenta dla mężczyzn i 4,4 procenta dla kobiet). Oczywiście częściowo jest to związane z większą wykrywalnością i świadomością społeczną, ale wiąże się to najprawdopodobniej również ze zwiększoną ekspozycją na naturalne i sztuczne promieniowanie ultrafioletowe.
Czerniak jest nowotworem o wysokim stopniu złośliwości – może dawać przerzuty do okolicznych węzłów chłonnych oraz przerzuty odległe (m.in. do innych obszarów skóry, płuc, wątroby).
To, w jakiej okolicy pojawia się czerniak, związane jest z wiekiem. U młodych osób zazwyczaj pojawia się on na klatce piersiowej (u mężczyzn) lub na dolnych partiach nóg (u kobiet). U ludzi starszych występuje najczęściej na twarzy. Czerniak w obrębie tułowia osiąga szczyt zapadalności w piątej i szóstej dekadzie życia, a w obrębie głowy i szyi w ósmej dekadzie.
Czerniak to nowotwór, który wciąż trudno poddaje się skutecznemu leczeniu. Dlatego najważniejszą rolę w walce z nim odgrywa profilaktyka i wczesne rozpoznanie choroby skóry. Jeżeli choroba jest wcześnie rozpoznana, szanse na wyleczenie są bardzo duże. Niestety, zdarza się, że choroba powraca, co często świadczy o tym, że wyleczenie było pozorne.
Rokowanie chorych pogarsza się w przypadku zaawansowanych postaci czerniaka – wskaźniki 5-letniego przeżycia chorych w Europie wynoszą, w zależności od źródła, od 41% do 71% w stadium regionalnego zaawansowania oraz od 9% do 28% w stadium uogólnienia.
Czerniak skóry - przyczyny, objawy i leczenie. Sprawdź jak rozpoznać czerniaka
Czerniak to nowotwór złośliwy, który wciąż trudno poddaje się skutecznemu leczeniu. Najważniejszą rolę w walce z czerniakiem odgrywa profilaktyka i wczesne rozpoznanie choroby, które w znaczący sposób zwiększają szanse na wyleczenie. Czerniak to nie zawsze jednak nowotwór skóry, choć właśnie z nim kojarzony jest najczęściej. Jakie są objawy czerniaka? Jak wygląda czerniak skóry, czerniak paznokcia, czerniak guzkowy? Jak rozpoznać czerniaka i jak przebiega jego leczenie? Po jakim czasie czerniak daje przerzuty? Ile można żyć z czerniakiem złośliwym?
Spis treści
- Czerniak: charakterystyka
- Czerniak: czynniki ryzyka
- Czerniak: objawy
- Jak wygląda czerniak?
- Czerniak: rodzaje
- Czerniak: diagnostyka
- Czerniak: stopnie zaawansowania
- Czerniak: leczenie
- Czerniak skóry rozsiany (uogólniony): leczenie
- Czerniak: terapia adjuwantowa
- Czerniak: rokowania
- Jak się ustrzec czerniaka?
Leczenie chirurgiczne czerniaka
Rozległość zabiegu zależna jest od stopnia zaawansowania . Do jego oceny wykorzystujemy 2 skale: Breslowa i Clarka . Obydwie bazują na głębokości rozrostu czerniaka i zajętych przez niego warstwach skóry. Wyróżniamy 4 stadia zależne od grubości nowotworu:
- I (czerniak do 1 mm grubości) – stanowi wskazanie do całkowitego wycięcia zmiany z marginesem 1 cm zdrowej skóry,
- II (czerniak 1–1,5 mm grubości)– zazwyczaj wycinamy nowotwór z marginesem 1 – 2 cm i dodatkowo usuwamy najbliższe węzły chłonne, do których nowotwór mógł dać przerzuty,
- III (czerniak 1,5–4 mm grubości)– usuwamy zmianę miejscowo zachowując margines 2 – 3cm i wycinając również powięź, jeśli zmiana przekraczała 2 mm grubości, dodatkowo eliminujemy najbliższe węzły chłonne i podajemy interferon alfa,
- IV (czerniak powyżej 4 mm grubości)– usuwamy zmianę miejscowo, chirurgicznie wyciąć można także przerzut skórny, niestety to stadium oznacza chorobę zaawansowaną często konieczne jest włączenie dodatkowych form terapii,
Jeżeli wykonana zostanie biopsja wycinająca, a w badaniu histopatologicznym rozpoznany zostanie czerniak konieczne może być wykonanie ponownego wycięcia, tym razem z zachowaniem odpowiedniego dla danego stadium marginesu wokół powstałej blizny. Grubość czerniaka od 1cm jest dodatkowo wskazaniem do wykonania biopsji najbliższych węzłów chłonnych (tzw. węzeł wartowniczy) lub ich wycięcia, jeżeli wykazują kliniczne cechy obecności przerzutów lub taka diagnoza potwierdzona została w badaniu histopatologicznym.
Pamiętajmy, że czerniak zawsze powinien zostać usunięty w całości. Nie wykonujemy biopsji zmiany, nie fragmentujemy jej – może to spowodować rozsiew procesu nowotworowego. Cięcia estetyczne wykonujemy jedynie w obszarze twarzy, na pozostałych częściach ciała znamiona usuwamy zgodnie z przebiegiem linii ciała.
 U nas zapłacisz kartą
U nas zapłacisz kartą
