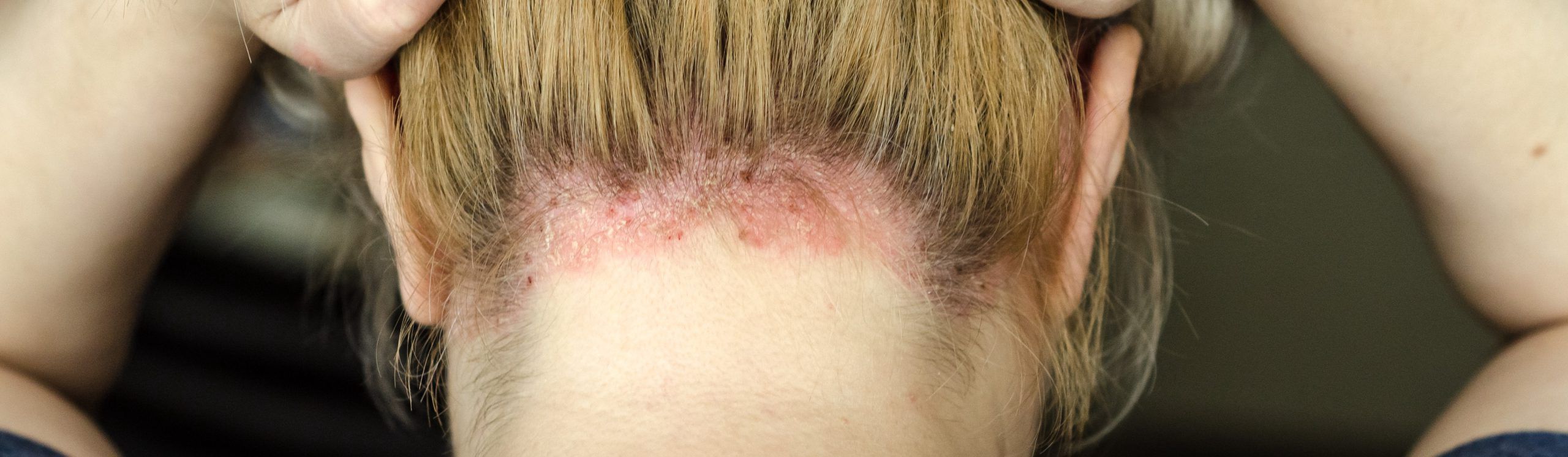
Jak wygląda łuszczyca głowy? Zdjęcia i objawy
Łuszczyca paznokci – zdjęcia
Zmiany łuszczycowe na paznokciach nierzadko imitują infekcję grzybiczą. Często towarzyszą też innym postaciom łuszczycy – nawet w 80% przypadków, stwierdzają brazylijscy specjaliści.
Przejawy łuszczycy paznokci mogą przybierać różny kolor i kształt – od krwawych wylewów w płytce paznokciowej, przez plamy olejowe lub łososiowe (określane tak ze względu na ich kremowo-różową barwę), po pogrubienie, połączone zwykle z silnym rozdwajaniem się końców paznokci (onycholizą), oraz „pitting”, czyli naparstkowate wgłębienia w płytce paznokcia.
Leczenie zależy od zaawansowania zmian, jak i objawów towarzyszących, ale jeśli nie dochodzi do zajęcia skóry i stawów, zwykle stosuje się leczenie miejscowe za pomocą sterydów i/lub pochodnych witaminy D.
Łuszczyca krostkowa – zdjęcia
Łuszczyca krostkowa jest odpowiednikiem łuszczycy pospolitej występującej u młodszych pacjentów. Zwykle pierwsze zmiany, w postaci zaczerwienionych plamek przypominających wysypkę, pojawiają się w wieku nastoletnim lub niewiele później. W roli „czynnika spustowego” często występuje w tym przypadku angina paciorkowcowa. To druga najczęstsza forma łuszczycy, którą rozpoznaje się u co 10 pacjenta któremu postawiono rozpoznanie łuszczycy.
Łuszczyca odwrócona jest szczególną formą łuszczycy, ponieważ odwrotnie do pozostałych firm manifestacji łuszczycy występuje w naturalnych fałdach ciała – z tyłu kolan, skórze pach, w pachwinach. Zwykle zmiany są lśniące i zaczerwienione, i nie są pokryte łuską. Zazwyczaj łuszczyca odwrócona towarzyszy innym rodzajom łuszczycy
Jak diagnozuje się łuszczycę skóry głowy?
Mimo, iż symptomy łuszczycy owłosionej skóry głowy są wyraźne i dobrze znane dermatologom, to mogą przypominać również inne schorzenia – w tym łupież, łojotokowe zapalenie skóry głowy czy też grzybicę. To sprawia, że dla postawienia pewnego rozpoznania, u pacjenta wdraża się diagnostykę różnicową.
Diagnostyka łuszczycy skóry głowy, oprócz badania przedmiotowego (czyli dokładnego obejrzenia skóry głowy przez dermatologa z wykorzystaniem specjalnego narzędzia – dermatoskopu) oraz szczegółowego wywiadu, obejmuje również badania laboratoryjne – w tym badania mykologiczne (na obecność grzybów) oraz badanie histopatologiczne wycinka skóry głowy. Po tak kompleksowych testach lekarz jest w stanie wykluczyć zarówno łupież, jak i wzmożony łojotok czy grzybicę oraz rozpoznać łuszczycę.
Warto wiedziec:
Łuszczyca skóry głowy nie jest zaraźliwa, ale może być uciążliwym schorzeniem.
- Łuszczyca skóry głowy to choroba przewlekła, ale można ją skutecznie leczyć.
- Leczenie ma na celu złagodzenie objawów i spowolnienie rozwoju choroby.
- Dostępnych jest wiele metod leczenia, a lekarz dobierze odpowiednią terapię do indywidualnych potrzeb pacjenta.
Zadbaj o zdrowie swojej skóry głowy i skonsultuj się z lekarzem w celu uzyskania odpowiedniego leczenia łuszczycy!
Jak ją leczyć?
W większości przypadków stosuje się leczenie miejscowe. W bardziej zaawansowanych przypadkach zaś stosuje się terapię skojarzoną.
Leczenie zewnętrzne wykwitów skórnych
W łuszczycy na powierzchni skóry pojawiają się łuski i zrogowaciały naskórek. Do usuwania łusek najczęściej używane są: 5-10% kwas salicylowy oraz maści mocznikowe i solankowe. Jeśli okażą się one nieskuteczne, stosuje się dziegcie. Można je znaleźć w takich preparatach jak: Psorisan, Linola D, Pixolerm, Cocois, Poloris. Skuteczna jest też antralina i cygnolina.
Czasami w leczeniu zmian skórnych dołącza się kortykosteroidy i retinoidy. Przy stosowaniu sterydów w maściach trzeba szczególnie uważać i używać ich tylko na niewielkie obszary i ograniczone ogniska. Jeśli leczenie wcześniej wymienionymi lekami przynosi słabe efekty, dodawane są pochodne witaminy D.
Leczenie zmian obecnych na owłosionej skórze głowy wymaga wcześniejszego umycia włosów. Dopiero wtedy można zastosować maść z kwasem salicylowym 5-10%.
fot. Adobe Stock
Leczenie doustne
Gdy zmiany zajmują duże obszary skóry lub istniejące wypryski nie poddają się leczeniu zewnętrznemu, trzeba wprowadzić leczenie doustne. W tym celu używa się retinoidów, metrotreksatu, hydroksymocznika, cyklosporyny A oraz kwasu fumarowego.
Czasami skuteczne są antybiotyki. Drogim, ale skutecznym leczeniem jest też terapia przy użyciu leków biologicznych.
Wybór terapii uzależniony jest od stopnia zaawansowania choroby, czasu jej trwania i dotychczasowego sposobu leczenia. Inaczej leczone są zmiany świeże, inaczej stare, oporne na wcześniej zastosowane leki. Łuszczyca jest aktywowana czynnikami zewnętrznymi, takimi jak stres czy stan zapalny organizmu, więc ich zmniejszenie lub usunięcie przyśpiesza leczenie choroby.

Łuszczyca – zdjęcia różnych form łuszczycy
Łuszczyca jest przewlekłą chorobą z autoagresji, której nabardziej widocznym objawem są pogrubiałe obszarami skóry, pokryte szarawą łuską. Takie przynajmniej jest najczęstsze o niej wyobrażenie. Jednak objawy skórne tego schorzenia mogą być bardzo różne u poszczególnych pacjentów, a nawet u jednego, oglądanego w różnym czasie. Obejrzyj zdjęcia różnych form łuszczycy aby się o tym przekonać, oraz nauczyć się je rozpoznawać.
W łuszczycy pospolitej, zwanej również plackowatą, zmiany pojawiają się najczęściej na łokciach, w obrębie skalpu, oraz na plecach. To zdecydowanie najczęstsza forma łuszczycy – cierpi na nią aniej więcej 8 na 10 pacjentów. Zmiany te pokryte są srebrzystą łuską, i otoczone czerwonym rumieniem. Często wywołują świąd, i nierzadko pękają i krwawią, co powoduje ból. Ta forma najczęściej objawia się dopiero w życiu dorosłym.
 U nas zapłacisz kartą
U nas zapłacisz kartą
