Pęcherzyki na Skórze - Przyczyny, Objawy i Skuteczne Metody Leczenia
W których miejscach najczęściej pęka skóra na dłoniach?
W zależności od przyczyny pękającej skóry dłoni, ogniska zmian mogą pojawiać się w różnych miejscach. Najczęściej skóra pęka jednak między palcami lub na ich opuszkach, ponieważ to właśnie tam jest najdelikatniejsza.
W przypadku podrażnienia skóry dłoni środkami chemicznymi lub gdy wpływają na nią niekorzystnie warunki atmosferyczne, sucha i pękająca skóra pojawia się między palcami i na zewnętrznej stronie dłoni oraz na opuszkach palców.
Kiedy natomiast mówimy o zmianach na skórze dłoni, które wiążą się z poważnymi problemami dermatologicznymi, wówczas miejsce występowania suchej i pękającej skóry zazwyczaj wiąże się ze stanami zapalnymi. W przypadku łuszczycy skóry, zmiany pojawiają się na zewnętrznej stronie dłoni - występują pod postacią płasko-wyniosłych grudek o różnej wielkości, pokrytych biało-srebrzystymi łuskami, a zmiany są wyraźnie odgraniczone od otaczającej skóry. W przypadku dłoni łuszczyca może zaatakować również powierzchnię paznokci. Pojawiają się wówczas punktowe zagłębienia w płytce paznokciowej czy też grudki podpaznokciowe, widoczne jako żółte plamki na płytce. Paznokcie stają się wtedy zabarwione, pogrubione, nadmiernie kruche i łamliwe.
W przypadku zmian związanych z grzybicą dłoni, na powierzchni skóry pojawią się drobne pęknięcia. Bardzo często wokół takich pęknięć występuje biała obwódka, która z czasem staje się wilgotna i prowadzi do powstania pęcherza. Kiedy choroba jest nieleczona, pęcherzyki pojawiają się na skórze coraz częściej, a pękając, prowadzą do zarażenia się bakteriami. Grzybica najcześciej atakuje opuszki palców oraz wewnętrzna stronę naszych dłoni. Zazwyczaj wraz ze zmianami struktury skóry pojawiają się również zmiany jej koloru.
Pękająca skóra na dłoniach - przyczyny, objawy, leczenie
Skóra naszych dłoni wystawiona jest na wiele czynników, które mogą wpłynąć na jej uszkodzenie oraz przesuszenie. Warunki atmosferyczne, takie jak mróz, wiatr czy suche powietrze, potrafią sprawić, że nasze dłonie staną się suche i szorstkie. Równie niekorzystnie na stan naszych dłoni wpływa częste mycie rąk czy stosowanie środków dezynfekujących. Czasami pękająca skóra na dłoniach może wiązać się z problemami, takimi jak atopowe zapalenie skóry i łuszczyca. Jak rozpoznać przyczyny pękającej skóry dłoni oraz jak poradzić sobie z tym problemem? Jakie sposoby będą najskuteczniejsze?
Pęcherzyca dieta – zalecenia żywieniowe i ich wpływ na przebieg choroby
Choć nie istnieje specjalna pęcherzyca dieta , to jednak odpowiednie nawyki żywieniowe mogą wspomagać leczenie i łagodzić pęcherzyca objawy . Zaleca się przede wszystkim zrównoważone, zdrowe odżywianie, które wspiera ogólną kondycję organizmu. Ważne jest także unikanie pokarmów, które mogą wywoływać reakcje alergiczne i nasilać objawy choroby.
Wśród zaleceń dietetycznych dla osób cierpiących na pęcherzycę, często pojawiają się następujące wskazówki:
- Unikanie pokarmów bogatych w kwasy tłuszczowe nasycone, które mogą nasilać stan zapalny w organizmie. Zamiast tego, warto postawić na tłuszcze nienasycone, które znajdują się m.in. w rybach, orzechach czy awokado.
- Wprowadzenie do diety dużej ilości warzyw i owoców, które są źródłem witamin, minerałów i przeciwutleniaczy.
- Unikanie alkoholu, który może pogarszać objawy choroby.
Ważne jest jednak, aby każda dieta była dostosowana do indywidualnych potrzeb pacjenta. W razie wątpliwości, warto skonsultować się z dietetykiem lub lekarzem.
Pęcherzyca choroba skóry o podłożu autoimmunologicznym
Choroby autoimmunologiczne mogą dotyczyć różnych narządów. Rozwijają się one z powodu nieprawidłowej pracy układu immunologicznego, który wytwarza przeciwciała niszczące zdrowe tkanki. To skutkuje występowaniem różnych dolegliwości. Pęcherzyca to jedna z rzadkich chorób skóry. Nie wiadomo, dlaczego układ immunologiczny zaczyna błędnie rozpoznawać zagrożenie, niszcząc zdrowe tkanki organizmu. Mechanizm powstawania chorób autoimmunologicznych wpływa na pojawienie się nie tylko trudności diagnostycznych, ale także problemów z doborem efektywnego leczenia.
Jak już zostało wspomniane, pęcherzyca jest chorobą autoimmunologiczną, która atakuje skórę. Brak jest wystarczających danych na temat tego, co może wywołać nieprawidłową odpowiedź immunologiczną. Wiadomo jednak, że wytwarzane przez układ odpornościowy błędne przeciwciała są bezpośrednią przyczyną powstawania na skórze i błonach śluzowych osób chorych wypełnionych treścią surowiczą pęcherzy o różnym kształcie i wielkości. W zależności od typu choroby zmiany mogą mieć inną postać.
Pęcherzyca jest chorobą przewlekłą, która cechuje się okresami remisji oraz zaostrzenia objawów. Istnieje przypuszczenie, że schorzenie to może być dziedziczne, zwiększone ryzyko zachorowania na pęcherzycę dotyczy nie tylko osób, w których rodzinie występowały przypadki choroby, ale także chorych na inne choroby autoimmunologiczne.
Wyzwaniem w przypadku pęcherzycy jest nie tylko zapewnienie osobom chorym odpowiedniego komfortu życia, ale także dobór leków, które pozwolą uniknąć powstawania głębokich, bolesnych i łatwo ulegających nadkażeniu ran i nadżerek. Choroba może powodować powstawanie zmian nie tylko na skórze, ale także błonach śluzowych. Często rozpoczyna się od powstawania zmian w okolicy łojotokowej, które szybko pękają, tworząc strupki.
Pęcherzyca najczęściej rozwija się u osób po 30. roku życia i początkowo może wywoływać niespecyficzne objawy. Może się zdarzyć, że pierwsze zmiany na skórze, które są związane z rozwojem pęcherzycy, mylnie rozpoznawane są jako reakcja alergiczna. Z czasem jednak przybierają specyficzną postać, dlatego warto konsultować z dermatologiem wszystkie nietypowe zmiany skórne.
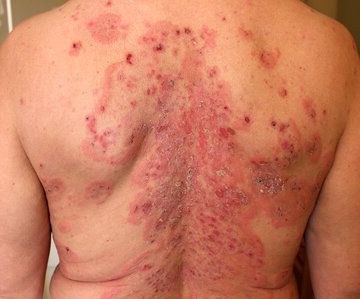
Objawy pęcherzycy
Typowym objawem pęcherzycy zwykłej jest występowanie wiotkich pęcherzy śródnaskórkowych, które wykazują dużą tendencję do pękania. W wyniku tego dochodzi do powstania nadżerek oraz zmian złuszczających. Zmiany pojawiają się obwodowo. Najczęściej umiejscawiają się na tułowiu, karku, twarzy, owłosionej skórze głowy, w okolicy pachowej. W zdecydowanej większości przypadków stwierdza się również obecność zmian na błonie śluzowej jamy ustnej.
Rzadziej pęcherze obserwuje się w obrębie strun głosowych, spojówek, przełyku, jamy nosowo-gardłowej. Nierzadko zmiany na błonach śluzowych rozwijają się kilka tygodni, a nawet miesięcy wcześniej niż zmiany na skórze. Wśród objawów pęcherzy zwykłej wymienia się także: zmiany rumieniowe, które są podłożem dla pęcherzy, świąd, ból na skutek powstania ubytków w skórze, a w przypadku ich pojawienia się w błonie śluzowej jamy ustnej chorzy mogą mieć problemy z połykaniem, czyli tzw. dysfagię. Umiejscowienie zmian w obszarze strun głosowych może spowodować bezgłos. Pęcherze znikają bez pozostawiania blizn.
 U nas zapłacisz kartą
U nas zapłacisz kartą
