Rak gruczołowy typu guzkowego
Zapobieganie rakowi podstawnokomórkowemu
- ocenie u każdego pacjenta cech ryzyka i dopasowaniu postępowania profilaktycznego,
- objęciu osób z grup ryzyka bardziej szczegółową opieką,
- unikaniu nadmiernej ekspozycji na słońce, zwłaszcza krótkich epizodów intensywnego nasłonecznienia powodujących oparzenia skóry,
- dbaniu o odpowiednią ochronę przed słońcem, stosowaniu kremów z filtrem UV.
- Obserwuj co miesiąc swoją skórę, a w sytuacji, kiedy coś Cię zaniepokoi to skontaktuj się z dermatologiem.
- Raz w roku kontroluj swoją skórę na wizycie lekarskiej.
- Dbaj o odpowiednią ochronę przeciwsłoneczną – stosuj kremy z wysokim filtrem UV, unikaj wystawiania się na słońce między 10.00 a 16.00, noś okulary przeciwsłoneczne z filtrem UV.
- „Interna Szczeklika 2015”.
- „Podstawy chirurgii” wyd. Medycyna Praktyczna.
- http://onkologia.org.pl/wp-content/uploads/Nowotwory_2019.pdf
- „Nowotwory skóry: klinika, patologia, leczenie” A. Bieniek, M. Cisło, A. Jankowska-Konsur.
- „Czerniaki skóry – zasady postępowania diagnostyczno-terapeutycznego” Przegląd Dermatologiczny, 2009, 96, str. 193-203.
1 Kriochirurgia - metoda lecznicza polegająca na miejscowym niszczeniu chorych lub przerośniętych tkanek za pomocą niskich temperatur (poniżej 0ᵒC).
Oferta Medicover
- Kompleksowa ocena zmian skórnych: dermatoskopia, cyfrowa wideodermoskopia.
wycięcie chirurgiczne zmian w trybie ambulatoryjnym,
poszerzenie marginesu wycięcia,
kwalifikacja do leczenia miejscowego – krioterapia,
Rak podstawnokomórkowy to najczęstszy nowotwór złośliwy skóry
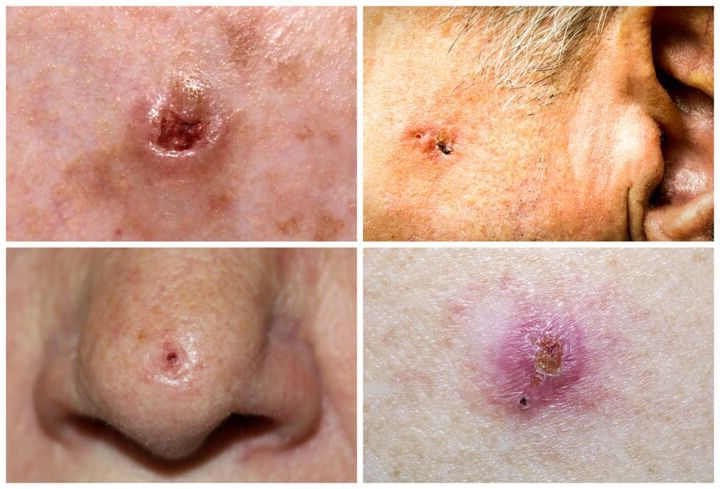
Rak podstawnokomórkowy to nowotwór złośliwy wywodzący się z komórek najgłębszej warstwy naskórka, czyli warstwy podstawnej. Objawia się małym guzkiem, który w miarę upływu czasu może wrzodzieć, krwawić i pokrywać się wciąż odpadającym strupkiem. Nowotwór ten występuje najczęściej u osób starszych po 60. roku życia, u osób z jasną karnacją, nadużywających kąpieli słonecznych.
Rak podstawnokomórkowy skóry jest najczęstszym nowotworem złośliwym skóry. Występuje nawet 5 razy częściej niż wszystkie inne nowotwory złośliwe skóry. Rak ten lokalizuje się głównie w miejscach narażonych na działanie promieniowania UV. Naskórek to najbardziej zewnętrza powłoka ciała. Składa się z kilku warstw warstwy rogowej, która ulega złuszczeniu, warstwy jasnej, obecnej tylko w niektórych miejscach, warstwy ziarnistej, kolczystej i podstawnej. Dwie ostatnie warstwy skóry stanowią część rozrodczą. Rak podstawnokomórkowy jest nowotworem złośliwym, który rozwija się z warstwy najgłębszej, czyli podstawnej.

Rak podstawnokomórkowy skóry
Rak podstawnokomórkowy skóry (carcinoma basocellulare) to najczęściej występująca postać raka skóry, stanowi około 75% przypadków. W zdecydowanej większości jego lokalizacja obejmuje skórę głowy i szyi.
Rozwija się w skórze powiek, czoła, nosa, policzków, nigdy na stopach, dłoniach czy błonach śluzowych. Rak przydatków skóry występuje równie często u mężczyzn, jak i kobiet, najczęściej po 60 roku życia.
Cechą charakterystyczną raka podstawnokomórkowego skóry jest brak przerzutów odległych oraz miejscowa złośliwość. Eksperci wyróżniają dwie odmiany tej choroby – pierwsza rozwija się wolno, nie nacieka w głąb, a leczenie daje dobre efekty. Druga odmiana raka podstawnokomórkowego skóry jest bardziej agresywna, ma zdolność do naciekania, niszczenia tkanek, jest wrzodziejąca i często nawraca, co utrudnia wyleczenia.
Rak podstawnokomórkowy - objawy i leczenie
Rak podstawnokomórkowy jest złośliwym nowotworem skóry. Objaw mogą przybierać różne postacie – od płaskiego owrzodzenia, przez nieowrzodzoną brodawkę, po guzek o perłowej barwie. Podobnie jak rak kolczystokomórkowy, nowotwór ten najczęściej występuje na twarzy i skórze owłosionej głowy, ale może też pojawić się na innych częściach ciała.
Rak podstawnokomórkowy jest nowotworem złośliwym dotykającym głównie osób o jasnej karnacji skóry.- Objawy raka podstawnokomórkowego
- Rak podstawnokomórkowy skóry - przyczyny
- Rozpoznanie raka podstawnokomórkowego
- Leczenie raka podstawnokomórkowego skóry
- Podstawnokomórkowy rak skóry - rokowanie i powikłania
- Zapobieganie rakowi podstawnokomórkowemu
Rak podstawnokomórkowy (ang. basal cell carcinoma, BCC) stanowi ok. 80% wszystkich nowotworów w obrębie skóry. Wraz z nowotworem kolczystokomórkowym (15-20%) odpowiada za większość zachorowań na tzw. niebarwnikowye nowotwory skóry. W 2019 roku odnotowano w tej grupie 14 266 przypadków wśród Polaków.
Pochodzi z nierogowaciejących komórek podstawowej warstwy naskórka i występuje głównie u rasy białej. Zachorowalność na ten typ nowotworu zwiększa się wraz z wiekiem i najczęściej dotyczy osób po 60. roku życia.
Leczenie raka podstawnokomórkowego skóry
Leczenie radykalne raka podstawnokomórkowego skóry polega na chirurgicznym usunięciu zmiany wraz z marginesem zdrowych tkanek. Doszczętność wycięcia stanowi czynnik rokowniczy. W przypadku braku doszczętności wznowa raka podstawnokomórkowego występuje u 25% pacjentów.
Jeśli zabieg chirurgiczny jest niemożliwy, eksperci zalecają rozważenie radioterapii. W przypadku niskiego ryzyka nawrotu dopuszczalne są metody leczenia miejscowego raka podstawnokomórkowy skóry takie jak: krioterapia, laseroterapia, elektrokoagulacja lub stosowanie 5-fluorouracylu.
W rzadkich przypadkach przerzutowych stosuje się chemioterapię opartą na cisplatynie.
W leczeniu zaawansowanego raka podstawnokomórkowego skóry stosuje się również terapię celowaną lekiem wismodegib. Działanie terapii celowanej polega na blokowaniu szlaku sygnałowego Hedgehog, czyli hamowaniu podziału komórek rakowych.
 U nas zapłacisz kartą
U nas zapłacisz kartą
