Stan zapalny skóry - tajemnice i leczenie wyprysku
Wyprysk alergiczny
Niektórzy zastanawiają się, czy wyprysk kontaktowy i alergia kontaktowa to to samo. Wyprysk kontaktowy alergiczny i alergia kontaktowa nie są tymi samymi zjawiskami. Wyprysk kontaktowy alergiczny jest wynikiem istniejącej alergii kontaktowej (jej objawem), zatem osoba z alergią kontaktową może nie mieć objawów (wyprysku), jeśli zidentyfikuje dany alergen i skutecznie będzie go unikać, ale nadal mimo braku objawów „ma” alergię kontaktową na daną substancję.
Wyprysk alergiczny występuje u nawet 5% osób mających kontakt z niklem i u nawet 3% po kontakcie z różnorodnymi składnikami produktów kosmetycznych.
Alergiczny wyprysk kontaktowy manifestuje się u osób mających uczulenie na substancję, z którą ich skóra miała kontakt. Mechanizm wywołujący alergiczne kontaktowe zapalenie skóry polega na reakcji układu immunologicznego na alergen (dokładniej hapten), z którym już wcześniej miał do czynienia. Przyczyną pojawienia się wyprysku kontaktowego są zazwyczaj substancje, takie jak metale, lateks, detergenty, kosmetyki, leki czy rośliny.
W wyniku ponownego kontaktu z alergenem dochodzi do procesu zapalnego, który wywołuje wyprysk alergiczny. Alergeny przenikają, łączą się z białkami tkankowymi, a następnie są „prezentowane” komórkom układu odpornościowego. Przy następnym kontakcie z substancją układ odpornościowy je „pamięta” przez to szybko dochodzi do objawów choroby.
Najczęstsze alergeny to:
- chrom,
- nikiel,
- kobalt,
- składniki gumy,
- żywice epoksydowe,
- związki zawarte w kosmetykach,
- formaldehyd,
- substancje zapachowe,
- balsam peruwiański,
- konserwanty,
- przyspieszacze wulkanizacji,
- leki,
- barwniki,
- kalafonia,
- lanolina,
- monomery akrylu.
W przypadku niektórych profesji alergiczne kontaktowe zapalenie skóry można nazwać chorobą zawodową. Należą do nich m.in. fryzjerzy i kosmetolodzy, opieka zdrowotna, pracownicy budowlani, rolnicy, pracownicy gastronomi, przemysłu chemicznego, metalurgicznego czy tekstylnego.
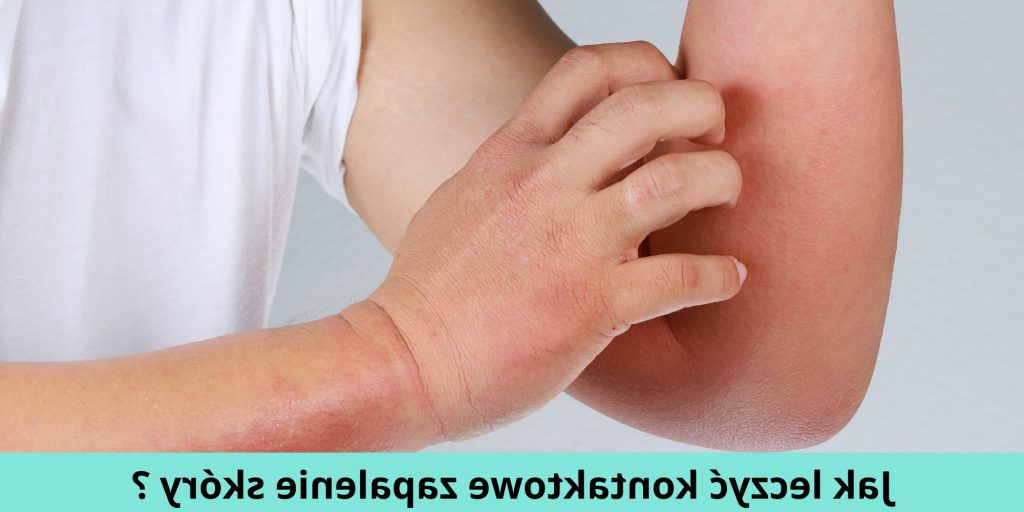
Jak leczyć kontaktowe zapalenie skóry (wyprysk kontaktowy)? Sprawdź
Kontaktowe zapalenie skóry dzięki prawidłowemu i wcześnie podjętemu leczeniu może znacznie się zmniejszyć lub całkowicie ustąpić. Najgorsze rokowanie ma przewlekła postać choroby, która – ignorowana – rozwija się latami. Pozostawia ona trwałe zmiany skórne. Jak leczyć wyprysk alergiczny, a jak stan zapalny wynikający z podrażnienia skóry? Wyjaśniamy.
Wyprysk kontaktowy (egzema), czyli kontaktowe alergiczne zapalenie skóry dłoni, rąk i innych obszarów ciała, wymaga dwukierunkowego działania: leczenia ogólnego i miejscowego. Powinno być ono poprzedzone prawidłowo przeprowadzoną diagnostyką czynników odpowiedzialnych za powstanie stanu zapalnego, czyli testami alergicznymi, a następnie bezwzględnym unikaniem kontaktu z wyrytymi alergenami.
W leczeniu alergicznego zapalenia skóry działanie ogólne wykazują leki przeciwhistaminowe, które hamują reakcję alergiczną (niektóre są dostępne bez recepty). Z kolei miejscowe leczenie wyprysku wywołanego ostrym kontaktowym zapaleniem skóry polega na robieniu okładów ściągających i łagodzących świąd (np. z chlorku sodu) i smarowaniu zmian skórnych maścią kortykosteroidową (zawierającą dodatkowo mocznik i kwas salicylowy, jeśli zapalenie weszło w fazę przewlekłą). Miejscowo można stosować również leki przeciwświądowe z mentolem i kamforą.
Dodatkową, zabiegową metodą łagodzenia wyprysku kontaktowego jest fototerapia UVA lub UVB. Naświetlanie zmian przeprowadza się przeważnie u pacjentów, którzy nie reagują na inne sposoby leczenia.
Wyprysk kontaktowy niealergiczny
Wyprysk kontaktowy niealergiczny, zwany także kontaktowym zapaleniem skóry z podrażnienia, jest pierwszą reakcją zapalną, podczas której w wyniku bezpośredniego kontaktu z substancją drażniącą, zostaje zniszczona naturalna bariera ochronna skóry. W przeciwieństwie do alergicznego wyprysku kontaktowego, tego rodzaju zmiany na skórze powstają bez wcześniejszego uczulenia.
Substancje, które wywołują podrażnienie, można podzielić na:
- łagodne drażniące, takie jak mydło, woda, oleje, rozpuszczalniki, detergenty, skórki owoców cytrusowych, które wywołują reakcję po dłuższym czasie,
- silnie drażniące, np. silne kwasy lub zasady, wybielacze, kwas fluorowodorowy, kwas siarkowy, azotan srebra, związki fenolowe, które mogą powodować zmiany już po pierwszym kontakcie ze skórą i przypominać oparzenie termiczne.
Istnieje wiele czynników, które mogą wpłynąć na to, jak reakcja toksyczna będzie przebiegała w organizmie. Są to między innymi: rodzaj substancji drażniącej, ilość substancji dostającej się do skóry, miejsce ciała, które miało kontakt z substancją, temperatura ciała, czynniki mechaniczne i warunki klimatyczne (suche powietrze, zimny wiatr). Duże znaczenie będzie mieć również podatność organizmu na substancje drażniące, wrażliwość skóry, genetyka, podatność na promieniowanie UV i wiek.
Kontaktowe zapalenie skóry z podrażnienia występuje znacznie częściej niż to o podłożu alergicznym i może pojawić się u każdego. Diagnoza wyprysku niealergicznego jest stosunkowo prosta, ponieważ zmiany skórne pojawiają się tylko w miejscu kontaktu substancji z ciałem człowieka.
Dalszą część artykułu znajdziesz pod sekcją "Pytania do eksperta"
FAQ
Najczęstsze pytania dotyczące kontaktowego zapalenia skóry (wyprysku kontaktowego).
Czy kontaktowe zapalenie skóry jest zaraźliwe?
Ponieważ kontaktowe zapalenie skóry nie jest wywołane przez patogeny, nie istnieje ryzyko zarażenia się od innej osoby. Można bez obaw przebywać w jednym pomieszczeniu z osobą dotkniętą tym schorzeniem.
Gdzie na ciele może wystąpić wyprysk kontaktowy?
Wyprysk kontaktowy może pojawić się zarówno na twarzy, jak i na ciele - w miejscu kontaktu skóry z alergenem lub substancją drażniącą (np. w okolicy dłoni, bioder, pępka).
Po jakim czasie znika wyprysk kontaktowy?
W większości przypadków wyprysku kontaktowego jego przebieg jest łagodny, a charakterystyczne dla niego objawy zanikają samoistnie po upływie od kilku dni do kilku tygodni.
e -Konsultacja z Receptą Online AlergiaWypełnij formularz medyczny, aby
rozpocząć e-konsultację lekarską
bez wychodzenia z domu.
 U nas zapłacisz kartą
U nas zapłacisz kartą
