Włókniakomięsak guzowaty skóry - przyczyny, objawy i leczenie
Cechy Kliniczne
DFSP usually has a long slow indolent course, with early tumors appearing as painless areas of cutaneous thickening (Rycina 1). Może mieć zabarwienie różowawe, ciemno czerwone lub nawet niebieskawe, szczególnie na obrzeżach. Z czasem rozwija się większa masa guzowata, która ostatecznie przekształca się w duży grzybiasty, guz (Rycina 2). Gdy dochodzi do wzrostu w obszarze naskórka, DFSP może tworzyć owrzodzenie. W przeciwieństwie do nowotworów tkanki podskórnej DFSP przylega do pokrywającej go skóry. Zwykle nie nacieka głębszych struktur, gdy guz jest położony powierzchownie i nie przekracza 5 cm w chwili rozpoznania [15].
Okres wzrostu guza waha się od miesięcy do lat i może w niektórych przypadkach trwać dziesięciolecia. DFSP jest często mylony z tłuszczakami, głębiej położonymi torbielami naskórkowymi, blizną, blizną przerostową, bliznowcem, włókniakami skóry, guzowatym zapaleniem powięzi i śladami po ugryzieniach przez owady [16], co nierzadko powoduje opóźnienie rozpoznania. Najczęstszą lokalizację stanowi tułów (47%), a następnie kończyna dolna (20%), kończyna górna (18%) i w końcu głowa i szyja (14%) [15].
DFSP jest nowotworem złośliwym , ale przerzuty występują jedynie w 1-4% przypadków [15]. Przerzuty występują późno i zwykle po kilku wznowach miejscowych [17].
(Włókniakomięsak guzowaty skóry)
Dermatofibrosarcoma protuberans (DFSP) to mięsak tkanek miękkich o niskim lub pośrednim stopniu złośliwości histologicznej wywodzący się ze skóry. Chociaż niegdyś uważano, że pochodzi on z fibroblastów, ostatnie dowody na podstawie badań immunohistochemicznych sugerują, że nowotwór ten może wywodzić się z komórek dendrytycznych skóry. W 1924 roku Darier i Ferrand jako pierwsi opisali DFSP – „postępujący i nawracający włókniak skóry" podkreślając skłonność tego nowotworu do nawrotów miejscowych [1]. DSFP to miejscowo agresywny nowotwór, który pomimo wspólnych niektórych cech z guzami fibrohistiocytarnymi, wykazuje tendencję do wzrostu w sposób bardziej naciekający. Rekonstrukcje trójwymiarowe DFSP wykazały, że nowotwór ten może przyjmować nieregularne kształty i rozprzestrzeniać się w formie wypustek lub palczastych rozgałęzień [2]. Chociaż nawroty miejscowe stanowią najczęstszy problem kliniczny, to przerzuty występują rzadko i z reguły w późnym okresie przebiegu choroby.
DFSP stanowi około 0,01% wszystkich nowotworów złośliwych i od 2% do 6% mięsaków tkanek miękkich [3,4]. Szacunkowa zapadalność wynosi 0,8-5 przypadków na milion mieszkańców na rok [5-9], co odpowiada około 1000 nowych przypadków w USA. Zapadalność u osób rasy czarnej (6,5 na milion) jest około dwa razy większa niż wśród osób rasy białej (3,9 na million) [10]. Najczęściej choroba ta dotyczy pacjentów w wieku pomiędzy 20 a 50 lat, chociaż opisywaną ją zarówno u dzieci, jak u w późnej starości [11]. Istnieje wrodzona postać DFSP, ale jest to wyjątkowo rzadkie schorzenie [11-14].

Leczenie [ edytuj | edytuj kod ]
Podstawową metodą leczenia włókniakomięsaka guzowatego skóry jest chirurgiczne wycięcie zmiany z szerokim marginesem zdrowych tkanek lub metodami chirurgii mikrograficznej. Nawroty również leczy się operacyjnie. Choroba nieoperacyjna, nieoperacyjne nawroty i choroba z przerzutami wymagają leczenia ogólnoustrojowego opartego na imatynibie [5] .
Leczenie chirurgiczne [ edytuj | edytuj kod ]
Resekcja zmiany w zakresie marginesu zdrowych tkanek bez nacieku nowotworowego jest podstawową metodą leczenia włókniakomięsaka guzowatego skóry [37] . Ze względu na asymetrię guza, częste rozległe poziome (horyzontalne) i pionowe naciekanie, które nie jest widoczne makroskopowo, osiągnięcie ujemnych marginesów może być trudne [8] . Przed operacją istotne jest dokładne zaplanowanie zakresu zabiegu, tak by uzyskać pożądaną radykalność przy uwzględnieniu akceptowalnego efektu kosmetycznego. Zabiegi rekonstrukcyjne są wykonywane po pełnej ocenie histopatologicznej i potwierdzeniu resekcji guza w zakresie zdrowych tkanek [25] . Operacja może być wykonana metodą szerokiego miejscowego wycięcia lub chirurgii mikrograficznej Mohsa [37] , choć niektórzy autorzy wskazują na metodę mikrograficzną Mohsa jako technikę z wyboru [7] .
Technika szerokiego miejscowego wycięcia polega na resekcji zmiany z zachowaniem marginesu szerokości 2–4 cm [37] [8] . Nie osiągnięcie wolnych marginesów chirurgicznych od nacieku nowotworowego wymaga wykonania ponownej operacji w celu poszerzenia marginesów resekcji i uzyskania ujemnych marginesów [37] [25] [31] . Część ośrodków wykonuje szersze marginesy resekcji w celu mniejszego prawdopodobieństwa konieczności wykonania ponownej operacji lub nawrotu, a część wykonuje węższe marginesy 1–2 cm, co jednak często wymaga ponownych operacji i znacznie upodabnia metodę do techniki Mohsa [8] . Obecnie przy stosowaniu techniki szerokiego wycięcia ryzyko nawrotu jest stosunkowo niskie, w różnych pracach waha się ono od 1% do około 10% [38] [39] [40] [41] [42] [43] . W dużym retrospektywnym badaniu przy zastosowaniu szerokiego wycięcia ryzyko nawrotu wynosiło 1% [38] .
Rozpoznanie Dermatofibrosarcoma Protuberans
Chociaż z reguły nie jest konieczne wykonywanie rutynowo badań obrazowych, to rezonans magnetyczny (MRI) może być pomocny w ocenie zaawansowania miejscowego nowotworu i może stanowić istotny element przedoperacyjnego planowania w przypadku większych guzów. Podobnie, jak wiele innych nowotworów tkanek miękkich obrazy w sekwencji T1 wykazują charakterystykę niskiego sygnału, zaś obrazy w sekwencji T2 dają wzmocnienie sygnału.
Rozpoznanie opiera się zwykle na wyniku biopsji gruboigłowej lub nacinającej. Chociaż rola biopsji cienkoigłowej jest ustalona w przypadkach nawrotowych, to wstępna biopsja powinna zawierać większą próbkę w celu oceny cech histologicznych nowotworu [18].
Biopsja gruboigłowa (lub tru-cut) to usunięcie bardzo niewielkiej ilości nowotworu poprzez wprowadzenie pustej w środku igły do narządu lub ocenianego patologicznego tworu. Następnie igłę przesuwa się w warstwach komórek w celu pobrania próbki. Zabieg ten trwa kilka minut i wykonywany może być ambulatoryjnie.
Biopsja nacinająca to usuniecie jedynie części guza w celu badania histopatologicznego. Biopsję nacinającą wykonuje się zwykle w przypadku większych guzów i daje ona patologowi wiecej materiału do badania. Ten rodzaj biopsji wiąże się z nieco większą skutecznością diagnostyczną i zwykle wykonuje się ją w warunkach Sali operacyjnej.
Biopsja wycinająca to usunięcie całego guza i jest ona zwykle zarezerwowana dla bardzo niewielkich zmian, w przypadku których biopsja nacinająca lub gruboigłowa są niepraktyczne. Zwykle wykonuje się ją w przypadkach, gdy usunięcie całej zmiany wraz z wąskim marginesem tkanek zdrowych jest łatwe do osiągnięcia i bez trudu tolerowane przez chorego. Ten rodzaj biopsji również wykonuje się w warunkach sali operacyjnej.
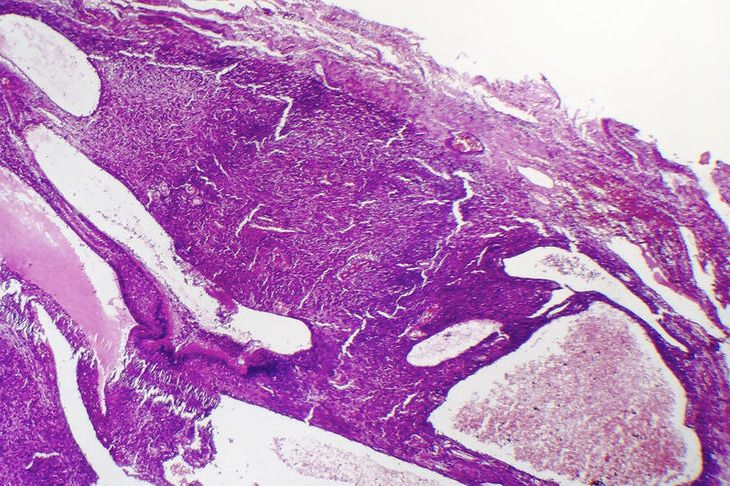
Epidemiologia [ edytuj | edytuj kod ]
Włókniakomięsak guzowaty skóry jest najczęstszym mięsakiem skóry [6] , stanowi poniżej 1% wszystkich mięsaków tkanek miękkich u ludzi [7] . Mięsak może pojawiać się w dowolnej grupie wiekowej, ale najczęściej rozpoznaje się go u osób młodych i w średnim wieku pomiędzy 20. a 50. rokiem życia [7] [6] . Szacuje się, że 5–20% przypadków włókniakomięsaka guzowatego skóry dotyczy dzieci [7] . Ze względu na powolny rozwój choroby uważa się, że znaczna część przypadków rozpoznawanych w wieku dorosłym faktycznie ma początek w wieku dziecięcym [7] [2] .
Roczna zapadalność na włókniakomięsaka guzowatego skóry jest szacowana na 0,8–4,5 przypadków na milion [7] [8] [9] [10] . Zapadalność jest podobna u obu płci, choć niektóre badania wskazują na częstsze występowanie u mężczyzn [8] [7] . Niektóre badania sugerują częstsze występowanie choroby u osób rasy czarnej w porównaniu do rasy kaukaskiej [7] [9] .
 U nas zapłacisz kartą
U nas zapłacisz kartą
