Prawdopodobieństwo dziedziczenia łuszczycy - Wpływ genetyki na chorobę skórną
Łuszczyca – charakterystyka choroby
Tę chorobę o łacińskiej nawie psoriasis po raz pierwszy dokładnie opisał Robert Willian. Choć jej objawy znano już od starożytności (pisali o niej m.in. Hipokrates oraz Galen), aż do połowy XIX wieku bywała mylona z trądem. Łuszczyca jest dermatozą (chorobą skóry) przewlekłą o tendencji do nawracania, charakteryzującą się okresami nasileń i remisji. Ma podłoże autoimmunologiczne, co oznacza, że odpowiadają za nią mechanizmy odpornościowe mylnie skierowane przeciwko tkankom własnego organizmu. Objawy łuszczycy mają charakter głównie dermatologiczny. Dotykają skóry oraz stawów i ścięgien. Pojawiające się zmiany i dolegliwości powodowane są bezpośrednio przez procesy zapalne. Istnieje kilka typów łuszczycy, a dokładne mechanizmy jej powstawania i przyczyny nie zostały wciąż dokładnie zbadane i opisane.
Istnieje także kilka źródeł podających różne dane dotyczące epidemiologii łuszczycy. Przyjmuje się średnio, że łuszczyca dotyka od 0,1 do aż 2,8 proc. populacji, co oznacza, że jest chorobą częstą. Pojawia się najczęściej przed 30. rokiem życia pacjenta. Zarówno mężczyźni, jak i kobiety chorują równie często (niektóre źródła podają jedynie częstszą zachorowalność wśród kobiet na łuszczycę stawową). Łuszczyca może się pojawić w każdym wieku, zarówno u dzieci, jak i u osób starszych. Bardzo często dotyka pacjentów między 50. a 60. rokiem życia. Najczęściej spotykana jest wśród mieszkańców Europy, nieco rzadziej w Azji.
Łuszczyca nie jest chorobą złośliwą ani zaraźliwą. Przysparza jednak pacjentom wielu cierpień. Jej objawy wiążą się nie tylko z defektami kosmetycznymi, ale także z wieloma innymi objawami, często charakterystycznymi dla danego typu choroby.
Leki stosowane w łuszczycy
Terapia miejscowa stosowana jest u osób z łagodną postacią łuszczycy. Czym smaruje się zmiany łuszczycowe? Wykwity na skórze leczy się za pomocą maści: salicylowej, mocznikowej, solankowej (maść z chlorkiem sodu), dziegciowej oraz cygnoliny (antraliny). Preparaty te mają działanie przeciwświądowe i znieczulające, pomagają złuszczać biało-srebrną łuskę, a jednocześnie nawilżają skórę. Dziegć oraz cygnolina są dodatkowo pomocne w redukowaniu czerwonych plam. Jednocześnie pacjenci skarżą się na nieprzyjemny zapach, uczucie lepkości, brudzenie ubrań i powodowanie podrażnienia skóry po stosowaniu wyżej wymienionych substancji, szczególnie kwasu salicylowego, dziegciu i antraliny. W terapii stosuje się również kortykosteroidy, witaminę D3 i pochodne witaminy A .
Umiarkowana i ciężka postać łuszczycy wymaga bardziej zaawansowanego leczenia. W bardzo poważnych przypadkach choroby można zastosować leczenie immunosupresyjne, a także naświetlania – fototerapię i fotochemioterapię. Fototerapia polega na naświetlaniu skóry lampami wykorzystującymi promieniowanie UVA i UVB. Fotochemioterapia (PUVA) opiera się o działanie promieniowania UVA w połączeniu z psoralenem, który jest lekiem zwiększającym wrażliwość skóry na światło. Czasem niezbędna jest antybiotykoterapia, a nawet hospitalizacja, jeśli więcej niż 25 proc. skóry uległo zmianom, kiedy łuszczyca towarzyszy innym chorobom lub utrudnia codzienne funkcjonowanie.
Preparaty stosowane w umiarkowanej i ciężkiej postaci łuszczycy to: metotreksat, cyklosporyna, acytretyna i fumaran dimetylu. Istnieje także możliwość podjęcia terapii biologicznej, w ramach ktoórej pacjentowi podaje się leki z grupy inhibitorów TNF-alfa. Leczenie łuszczycy paznokci jest bardzo trudne. Pacjentom zalecane są preparaty z kortykosteroidami wraz z opatrunkiem okluzyjnym oraz kwas salicylowy z dipropionianiem betametazonu.
Rodzaje łuszczycy
- łuszczyca zwykła, w której zmiany skórne zlokalizowane są w obrębie kolan, łokci oraz owłosionej skóry głowy i są to typowe, charakterystyczne obszary występowania zmian chorobowych,
- łuszczyca zadawniona, której objawy podobne są do łuszczycy zwykłej, jednak zmiany są przerosłe i zgrubiałe, które długo się utrzymują na powierzchni skóry,
- łuszczyca brodawkująca, jest rzadką odmianą choroby, która powstaje w wyniku zaniedbania łuszczycy zwykłej, charakteryzuje się brodawkowatym przerostem naskórka, najczęściej w obrębie podudzi,
- łuszczyca wysiękowa, zazwyczaj towarzyszy łuszczycy stawowej, zajmuje charakterystyczne obszary na ciele, szczególnie fałdy skóry czy zgięcia stawowe,
- łuszczyca bruźdźcowa, to postać łuszczycy wysiękowej zadawnionej, zmiany na skórze obserwowane są w tej samej lokalizacji co w przypadku łuszczycy wysiękowej, inaczej wyglądają natomiast zmiany – są przerosłe, nawarstwione oraz wilgotne,
- łuszczyca stawowa, w której procesem chorobowym objęte są stawy, występujące w obrębie stawów stany zapalne, powodują sztywność poranną, a także w wielu przypadkach wywołują zniekształcenia, co może prowadzić do trwałego inwalidztwa,
- łuszczyca stawowa, typ dystalny, choroba częściej dotyka mężczyzn niż kobiet, charakteryzuje się niesymetrycznym zajęciem procesem chorobowym w obrębie stawów międzypaliczkowych rąk i stóp,
- łuszczyca stawowa, typ reumatoidalny, postać ta dotyczy częściej kobiet niż mężczyzn i jest trudna do zdiagnozowania, ponieważ objawy ciężko odróżnić od RZS, w przypadku łuszczycowego zapalenia stawów zmiany stawowe są asymetryczne, występują częściej niż w przypadku reumatoidalnego zapalenia stawów zajęcia stawów kręgosłupa, wywołując zniekształcające zapalenie stawów kręgosłupa, w diagnostyce obserwuje się, że czynnik reumatoidalny jest najczęściej ujemny,
- łuszczyca stawowa, typ zniekształcający, obejmuje wiele stawów oraz kręgosłup,
- łuszczyca krostkowa,
- dłoni i stóp, charakteryzuje się krostkowymi wykwitami rumieniowymi i złuszczającymi, ogniska choroby są wyraźnie odgrodzone od otoczenia i występują na bocznych powierzchniach rąk i stóp,
- uogólniona, jest najcięższą postacią choroby, obok zmian skórnych występuje wysoka gorączka oraz zły stan ogólny pacjenta, charakterystyczne wykwity krostkowe podprogowe obserwowane są na podłożu rumieniowym, często występuje tzw. objaw Nikolskiego, polegający na tzw. spełzaniu naskórka pod wpływem potarcia,
- łuszczyca odwrócona, charakteryzuje się występowanie zmian chorobowych w miejscach, które nie są charakterystyczne dla łuszczycy, w szczególności zmiany obserwowane są na twarzy, tułowiu czy w fałdach skóry,
- odmiana uogólniona łuszczycy, często charakteryzuje się bardzo ciężkim przebiegiem, któremu towarzyszy wysoka temperatura, zaburzenia wodno- elektrolityczne, utrata płynów oraz wtórne zakażenia.
Łuszczyca – przyczyny, objawy, leczenie
Łuszczyca jest niezakaźną, przewlekłą, ogólnoustrojową chorobą zapalną, która charakteryzuje się specyficznymi zmianami skórnymi wynikającymi z nadmiernego rogowacenia naskórka.
Dotyczy około 2% populacji w Europie i Stanach Zjednoczonych, w Azji i Afryce występuje rzadziej. Częstość występowania łuszczycy w populacji polskiej określa się na ok. 3%.
- genetyczne – m.in. polimorfizm genu HLA-Cw6
- immunologiczne – zaburzenia funkcjonowania zlokalizowanych w naskórku komórek Langerhansa oraz mechanizmy zależne od limfocytów T, zwłaszcza subpopulacji Th1 i Th17
- środowiskowe – infekcje, niektóre leki (m.in. przeciwmalaryczne, beta-blokery, cymetydyna, niesteroidowe leki przeciwzapalne), stres, palenie tytoniu, picie alkoholu, ciąża i poród, menopauza.
- typ I wykazuje silny związek z predyspozycją genetyczną, rozpoczyna się zwykle przed 40. rokiem życia, często w dzieciństwie lub w wieku młodzieńczym, cechuje go cięższy przebieg w porównaniu z typem II, trudniej reaguje na leczenie
- typ II to tzw. łuszczyca dorosłych, zaczyna się zazwyczaj między 50. a 70. rokiem życia.
Dziedziczenie łuszczycy ma charakter wielogenowy. Ryzyko zachorowania na łuszczycę dziecka zdrowych rodziców wynosi 1–2%, gdy na łuszczycę choruje jedno z rodziców wzrasta do 10–20%, przy obojgu rodzicach chorych na łuszczycę sięga 50–70%.
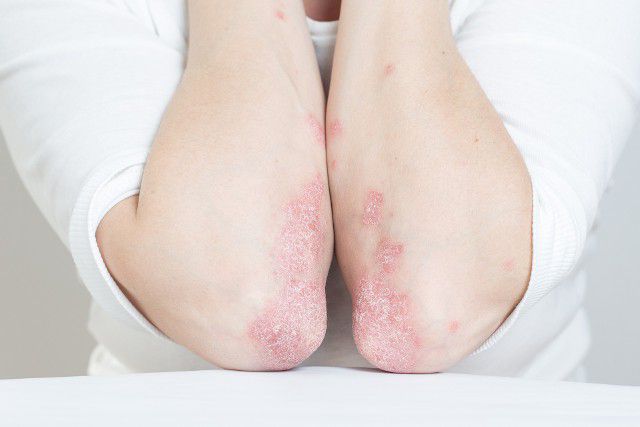
Zmiany łuszczycowe: gdzie występują i jak wyglądają?
Zmiany łuszczycowe najczęściej pojawiają się na:
- łokciach,
- kolanach,
- przy kości krzyżowej,
- na pośladkach,
- skórze głowy,
- stóp,
- dłoni.
Są to okrągłe, różowe lub ciemnoczerwone, płaskie grudki, pokryte srebrnoszarą łuską, która nawarstwia się i odpada. Niekiedy zmiany skórne zlewają się. U chorych, u których występuje łuszczyca objawy mogą przyjmować różne stopnie nasilenia - od pojedynczych, niewielkich zmian, aż po zapalne, wysiękowe i bardzo rozległe zmiany. U około 50 proc. chorych występuje także łuszczyca paznokci. Niektóre odmiany łuszczycy mogą prowadzić do innych, groźnych objawów, takich jak łuszczycowe zapalenie stawów. Za objawy łuszczycy odpowiada nadmierna proliferacja, czyli złuszczanie naskórka. Wiąże się to z pobudzeniem komórek zapalnych, zwiększoną produkcją cytokin oraz naciekami z limfocytów T, granulocytów obojętnochłonnych, makrofagów i komórek tucznych budujących naskórek. Na podstawie tych procesów oraz działania leków immunosupresyjnych naukowcy stwierdzili, że łuszczyca ma podłoże autoimmunologiczne.

 U nas zapłacisz kartą
U nas zapłacisz kartą
