Skuteczne sposoby leczenia łuszczycy na brzuchu - Odkrywamy najlepsze metody
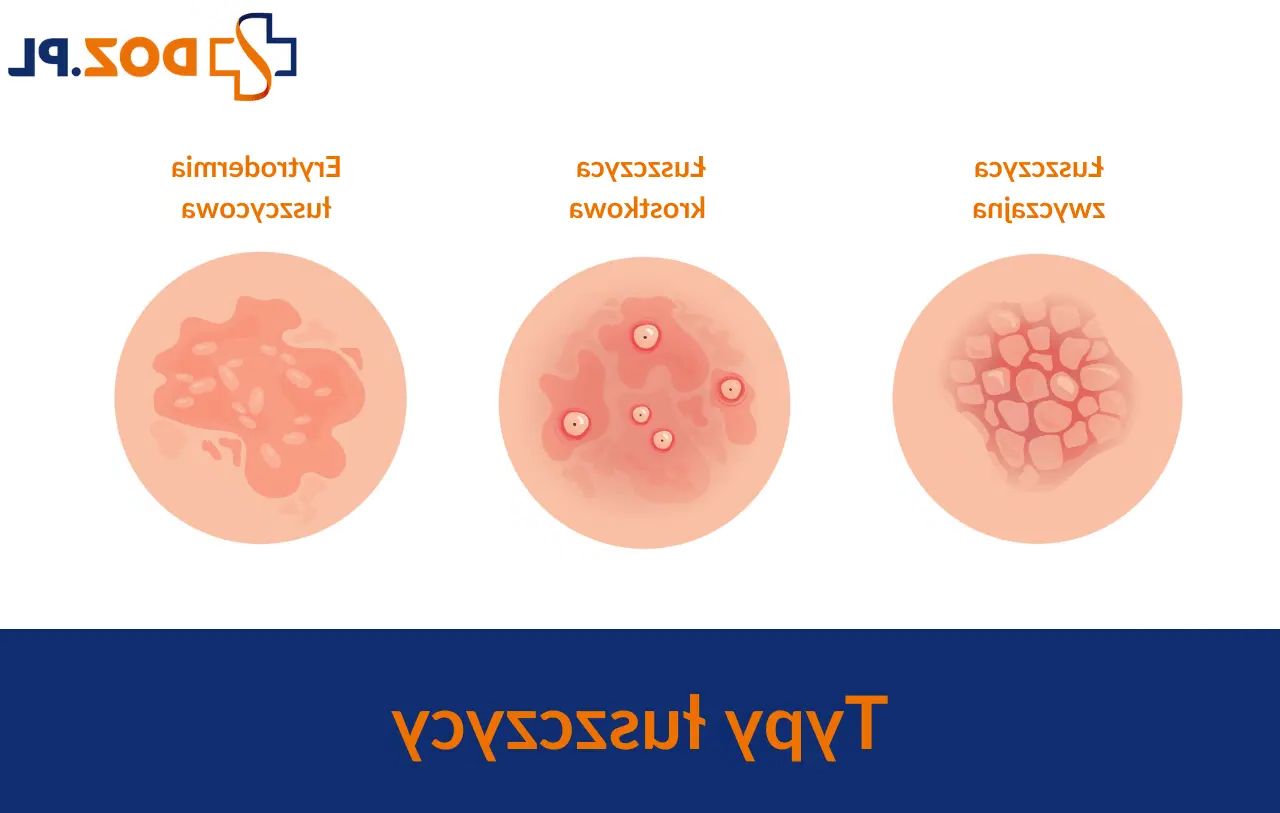
Erytrodermia w przebiegu łuszczycy
Erytrodermia to stan zapalny skóry, który obejmuje prawie całą powierzchnię ciała. Erytrodermia łuszczycowa jest najcięższą postacią łuszczycy. Żywoczerwonym zmianom przypominającym poparzenia towarzyszy przyspieszone bicie serca, ból, intensywny świąd, gorączka. Chorzy powinni być hospitalizowani. Przewlekła, nawracająca erytrodermia może prowadzić do amyloidozy narządów wewnętrznych.
W razie wystąpienia niepokojących zmian należy się zgłosić do dermatologa.
Łuszczyca jest rozpoznawana na podstawie badania klinicznego po stwierdzeniu wykwitów i ognisk charakterystycznych dla łuszczycy w typowej lokalizacji.
Jeśli obraz kliniczny jest niecharakterystycznym lekarz może przeprowadzić badanie dermatoskopowe (nieinwazyjne badanie, które polega na oglądaniu zmian skórnych specjalnym urządzeniem, w powiększeniu oraz z oświetleniem, pozwalającym na uwidocznienie głębszych struktur ocenianej zmiany) lub wykonać biopsję zmiany do oceny histopatologicznej.
Leczenie łuszczycy
Podstawą leczenia jest zwalczanie łuszczycowych zmian zapalnych na skórze, doprowadzenie do remisji objawów i utrzymanie tego stanu jak najdłużej. W celu załagodzenia objawów i doprowadzenia do remisji choroby, u pacjentów u których zmiany obejmują do 25% powierzchni ciała, stosuje się leczenie zewnętrzne. W pierwszym etapie leczenia zaleca się preparaty złuszczające, mające na celu usunięcie łuski. Zawierają one wysokie stężenie mocznika bądź kwas salicylowy, np. kosmetyki marki Cerkoderm. Następnie warto sięgnąć po dermokosmetyki ograniczające proliferację naskórka, np. marka Paraderm. Niekiedy lekarze zlecają również kuracje kortykosterydami dostępnymi na receptę oraz pochodnymi witaminy D.
Jak leczyć łuszczycę, kiedy zmiany pokrywają ponad 25% powierzchni skóry, albo gdy pacjent jest w złej kondycji psychicznej, ponieważ leczenie miejscowe nie przynosi poprawy? Wtedy konieczne jest leczenie ogólne obejmujące leki immunosupresyjne (metotreksat, cyklosporyna A, retinoidy, leki biologiczne). Tego typu farmakoterapia jest jednak dużym obciążeniem dla organizmu. Pomocniczo wprowadza się niekiedy fototerapię oraz psychoterapię, jako że stres pogłębia objawy choroby.
Domowe sposoby na łuszczycę
Żadne domowe sposoby nie zastąpią leczenia zaawansowanej łuszczycy. Mogą jednak złagodzić jej objawy i wesprzeć leczenie innymi metodami. Jak już wyżej zostało wspomniane, osoby chore na łuszczycę powinny unikać czynników, które mogą powodować zaostrzanie się zmian skórnych (stres, infekcje, urazy, palenie tytoniu, picie alkoholu), a podstawą leczenia tej choroby jest prawidłowa pielęgnacja skóry. Dlatego też należy używać kosmetyków przeznaczonych do skóry ze zmianami łuszczycowymi oraz regularnie stosować emolienty.
Kąpiel osób cierpiących na łuszczycę powinna być krótka, w wodzie o temperaturze około 30–36℃. Należy unikać stosowania szorstkich gąbek, które mogą powodować uszkodzenia skóry i wysiew nowych wykwitów. Po zakończeniu kąpieli należy dokładnie opłukać ciało wodą oraz osuszyć miękkim ręcznikiem, unikając pocierania skóry.
Do czesania włosów zaleca się używanie szczotek z naturalnym włosiem, gdyż plastikowe szczotki mogą uszkadzać skórę głowy. Należy unikać używania lokówek oraz suszyć włosy przy użyciu niskiej temperatury.
Leczenie miejscowe
- preparaty keratolityczne zawierające 5–10% kwasu salicylowego lub mocznika – powodują zmniejszenie ilości łusek, poprawiają przenikanie innych preparatów
- dziegcie (pochodne węgla kamiennego) – używane są głównie w postaci maści i past, mają właściwości antyproliferacyjne
- cygnolina – stosowana głównie w tzw. leczeniu minutowym, w stężeniach 0,5-2%, rozpoczynając od małych stężeń i zwiększając je w zależności od reakcji skóry, preparat jest nanoszony na skórę na kilka minut, a następnie zmywany
- glikokortykosteroidy – mają silne właściwości przeciwzapalne, antyproliferacyjne i immunomodulujące, ze względu na możliwość wystąpienia działań niepożądanych związanych z nieprawidłowym stosowaniem tych preparatów, należy je stosować wyłącznie pod kontrolą lekarza
- analogi witaminy D3 (kalcypotriol, takalcytol) – preparaty te dają dobre efekty terapeutyczne przy mniejszych działaniach niepożądanych w porównaniu z miejscowo stosowanymi kortykosteroidami.
- fototerapia – polega na ekspozycji na światło ultrafioletowe wytwarzane przez specjalne lampy (wykorzystuje się promieniowanie wąskopasmowe UVB 311nm), musi przebiegać pod nadzorem przeszkolonego personelu
- fotochemioterapia – inaczej terapia PUVA (Psoralen Ultra-Violet A), to naświetlanie promieniowaniem UVA po podaniu psolarenu, leku światłouwrażliwiającego
- metotreksat – jest to najczęściej stosowany w łuszczycy lek cytostatyczny, przed jego włączeniem należy wykonać podstawowe badania laboratoryjne, morfologię krwi z rozmazem, badanie czynności nerek oraz wątroby, RTG klatki piersiowej oraz przeprowadzić ogólne badanie lekarskie, lek może być przyjmowany wyłącznie pod kontrolą lekarza
- cyklosporyna A – to silnie działający lek immunosupresyjny skuteczny we wszystkich postaciach łuszczycy, jednak ze względu na nefrotoksyczność wskazany jest głównie w przypadkach łuszczycy szczególnie rozległej i opornej na inne metody leczenia, podawanie wiąże się z koniecznością monitorowania parametrów laboratoryjnych oraz ciśnienia tętniczego krwi
- retinoidy – normalizują proliferację i różnicowanie keratynocytów oraz ograniczają stan zapalny, wskazane są do stosowania w łuszczycy krostkowej, ponieważ mają działanie teratogenne, kobiety w wieku rozrodczym mogą je przyjmować tylko równocześnie, stosując antykoncepcję, którą muszą utrzymać jeszcze przez 2 lata po zakończeniu leczenia, najczęściej występujące objawy niepożądane to suchość ust, nosa, oczu, błon śluzowych oraz wypadanie włosów
- leki biologiczne – są to preparaty działające na określone cytokiny, które biorą udział w immunopatogenezie łuszczycy, podawane są w iniekcjach, podskórnie lub dożylnie, w ostatnich latach do leków starszej generacji – inhibitorów TNF-α dołączyły inhibitory interleukiny 17 oraz najnowsze, inhibitory interleukiny 23, leki biologiczne są podawane w ramach programów lekowych.
 U nas zapłacisz kartą
U nas zapłacisz kartą
