Leczenie i Zarządzanie Łuszczycą na Twarzy - Poradnik dla Pacjentów
Przebieg łuszczycy
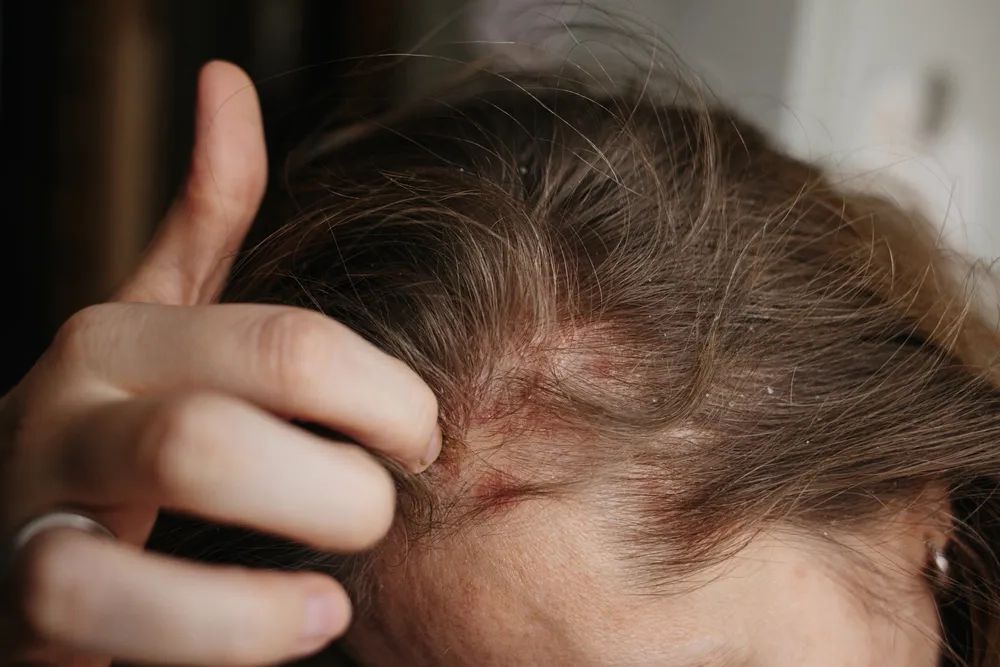
Łuszczycę rozpoznaje się na podstawie obecności charakterystycznych zmian skórnych w typowych lokalizacjach (kolana, łokcie, owłosiona skóra głowy). W sytuacjach wątpliwych lekarz może zalecić wykonanie biopsji i ocenę histopatologiczną wycinka.
Ta choroba skóry przebiega z okresami zaostrzeń objawów i remisji, czyli ustępowania symptomów. Niekiedy okres bez objawów choroby może trwać nawet kilka lat. Odpowiednia pielęgnacja skóry osoby chorej na łuszczycę jest podstawą leczenia choroby i zapobiega powstawaniu nowych wykwitów skórnych. Należy pamiętać także, aby unikać silnego stresu, urazów, infekcji czy rozwoju procesów zapalnych np. próchnicy, gdyż są to czynniki wyzwalające zmiany.
Łuszczyca w ciąży
Przebieg łuszczycy u kobiet w ciąży może być mocno zróżnicowany. Według dostępnych danych w literaturze medycznej szacuje się, że u około 30–40% kobiet będących w ciąży dochodzi do złagodzenia objawów choroby, a u około 20% ciężarnych obserwuje się nasilenie objawów. U pozostałych 40–50% kobiet w ciąży zmiany przebiegają bez zmian ich charakteru i nasilenia. Za czynniki sprzyjające łagodzeniu objawów łuszczycy u kobiet w ciąży uznaje się wzrost stężenia estrogenu i progesteronu oraz zmniejszenie odpowiedzi odpornościowej organizmu.
Należy też pamiętać, że ciąża jest przeciwwskazaniem do niektórych leków standardowo stosowanych w leczeniu łuszczycy (m.in. przeciwwskazane są retinoidy, metotreksat oraz tazaroten). Pozostałe leki (cygnolina, dziegcie, kortykosteroidy, takrolimus, pimekrolimus i cyklosporyna) powinny być stosowane pod ścisłym nadzorem lekarza.
Łuszczyca a inne choroby
Obecny w organizmie stan zapalny, który towarzyszy łuszczycy, może prowadzić do zmian w układzie sercowo-naczyniowym, nadciśnienia tętniczego, cukrzycy, zaburzeń metabolicznych, niealkoholowego stłuszczenia wątroby i wielu innych chorób współistniejących. Osoby z łuszczycą często cierpią też na depresję, która nasilana jest brakiem akceptacji objawów choroby.
Przyczyny łuszczycy
U podłoża zmian skórnych leży współdziałanie czynników genetycznych, immunologicznych - nieprawidłowe funkcjonowanie limfocytów T i wydzielanych przez nie cytokin. Nie bez znaczenia są czynniki środowiskowe, przebyte infekcje, urazy, przyjmowane leki, stres fizyczny i psychiczny. Dzisiaj już wiadomo, że łuszczyca jest uwarunkowana genetycznie, w 30% przypadków występuje rodzinnie.
Istotą choroby jest nadmierna proliferacja komórek naskórka, co przemawia za zwiększoną ilością podziałów w warstwie podstawnej, keratynocyty mają skrócony czas dojrzewania.W łuszczycy jest nadmierne złuszczanie, co wynika nie tylko z nieprawidłowej keratynizacji, lecz także z obecnym w skórze stanem zapalnym, dochodzi do rozrostu naczyń krwionośnych.
- Łuszczyca typu pierwszego - najczęstszy, występuje u osób młodych dorosłych, często rodzinnie, choroba ma cięższy przebieg i bardziej nieregularny przebieg niż łuszczyca typu drugiego.
- Łuszczyca typu drugiego - najwięcej przypadków występuje u osób między 50. a 60. rokiem życia, rzadko występuje rodzinnie, choroba ma przebieg łagodny i miejscowy.
U około 80% pacjentów z łuszczyca typu pierwszego stwierdza się obecność antygenu HLA-Cw6, podczas gdy u osób z łuszczycą typu drugiego występuje on w 20% przypadków.
Choroba jest kapryśna i odmawia dzielenia się swoimi najskrytszymi sekretami. Czynniki środowiskowe odgrywają znaczącą rolę w jej rozwoju. U 60% pacjentów łuszczycę jest w stanie uaktywnić infekcja paciorkowcowa i gronkowcowa. Do innych istotnych czynników środowiskowych należą leki/interferon, ß-blokery, lit, leki przeciw malaryczne, glikokortykosteroidy, stres psychiczny i fizyczny. Nadmierne spożywanie alkoholu, wiąże się z pogorszeniem z zakresu objawów choroby i znaczącym utrudnieniem leczenia.
Jakie są domowe sposoby leczenia łuszczycy?
Kluczowa jest prawidłowa pielęgnacja ciała za pomocą dermokosmetyków. Zaleca się stosowanie emolientów, szamponów, płynów zawierających dziegieć, czy siarkę oraz preparatów o działaniu keratolitycznym (złuszczają zrogowaciały naskórek).
- ogniska zapalne – np. zapalenie zatok, gardła, próchnica
- infekcje
- palenie tytoniu
- wybrane leki – np. glikokortykosteroidy podawane doustnie.
Aby zapobiec suchości skóry, wskazane jest stosowanie odpowiednich emolientów.
Zapamiętaj
- Łuszczyca jest przewlekłą, nawracającą chorobą, na którą choruje około 2% populacji. W jej rozwoju odgrywają rolę czynniki genetyczne i immunologiczne.
- Łuszczyca nie jest zakaźna.
- Do istotnych środowiskowych czynników wyzwalających łuszczycę należą m.in.: infekcje, niektóre leki, stres, palenie tytoniu, alkohol.
- Łuszczycę rozpoznaje się przede wszystkim na podstawie objawów klinicznych (nie istnieją badania krwi specyficzne dla tej choroby).
- Większość pacjentów z łuszczycą o nasileniu łagodnym do średniego można leczyć jedynie preparatami o działaniu miejscowym.
- U części pacjentów łuszczyca wymaga leczenia ogólnego.
Łuszczyca w pytaniach i odpowiedziach
Zobacz także
Łuszczycowe zapalenie stawów Łuszczycowe zapalenie stawów to przewlekła zapalna choroba narządu ruchu. Objawy łuszczycowego zapalenia stawów są bardzo różnorodne - m.in. ból i obrzęk stawów, palce kiełbaskowate, ból przyczepów ścięgnistych, ból kręgosłupa i krzyża. ŁZS najczęściej rozwija się po wystąpieniu łuszczycy skóry. Oprócz zajęcia narządu ruchu i skóry, choroba może dotyczyć też innych narządów i powodować przyspieszony rozwój miażdżycy.
Łuszczyca twarzy – co pomaga a co nie?
Jeśli łuszczyca na twarzy w Twoim przypadku wiąże się z występowaniem podrażnień lub zmian, które nie wyglądają zbyt estetycznie, postaraj się ograniczyć stres. To w wielu przypadkach główne źródło problemu, które często powiększa się wraz z obecnością kolejnego wykwitu . Możesz poszukać także wsparcia u społeczności osób chorych na łuszczycę lub umówić się na wizytę u psychoterapeuty, który pomoże Ci poradzić sobie z problemem.
Ważne jest również ograniczenie wszelkich czynników o działaniu intensyfikującym objawy. Do tzw. wyzwalaczy zalicza się m.in.:
- palenie papierosów,
- spożywanie alkoholu,
- przebywanie w pomieszczeniach o zbyt suchym powietrzu,
- brak stosowania filtrów UV,
- a także nadmierne pocieranie cery.
Drapanie skóry może przynieść chwilową ulgę, a tym samym wyrządzić więcej szkody dla cery dotkniętej łuszczycą niż pozostałe czynniki drażniące.
Krok 1. Borowinowo-solankowy emulsjożel
Krok 2. Biosiarczkowy emulsjożel
Krok 3. Maska siarczkowa
Krok 4. Żel siarczkowy do kąpieli
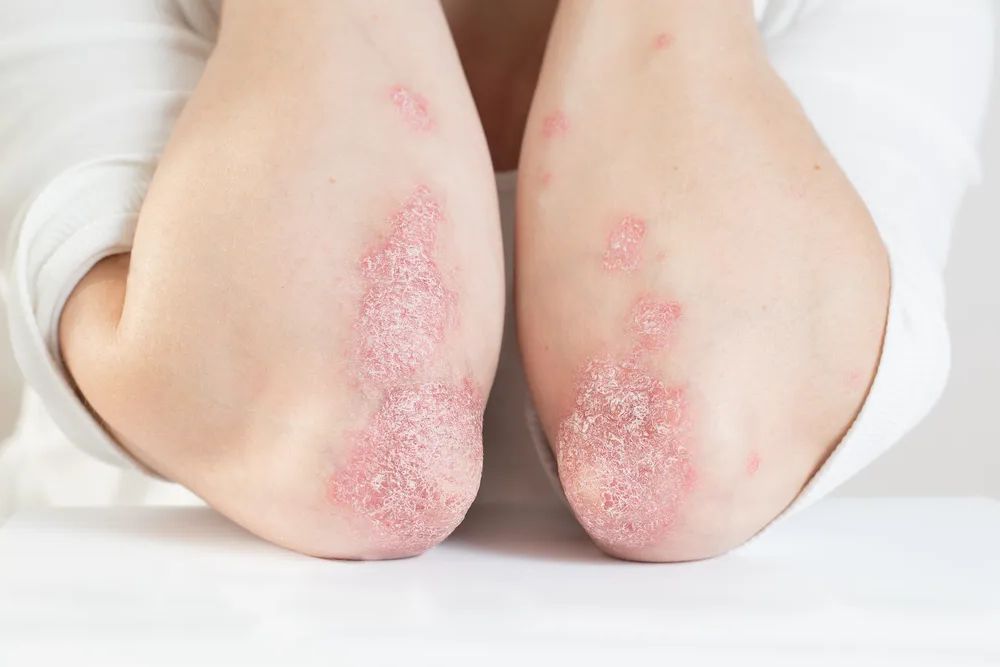
Łuszczyca – przyczyny, objawy, leczenie
Łuszczyca jest niezakaźną, przewlekłą, ogólnoustrojową chorobą zapalną, która charakteryzuje się specyficznymi zmianami skórnymi wynikającymi z nadmiernego rogowacenia naskórka.
Dotyczy około 2% populacji w Europie i Stanach Zjednoczonych, w Azji i Afryce występuje rzadziej. Częstość występowania łuszczycy w populacji polskiej określa się na ok. 3%.
- genetyczne – m.in. polimorfizm genu HLA-Cw6
- immunologiczne – zaburzenia funkcjonowania zlokalizowanych w naskórku komórek Langerhansa oraz mechanizmy zależne od limfocytów T, zwłaszcza subpopulacji Th1 i Th17
- środowiskowe – infekcje, niektóre leki (m.in. przeciwmalaryczne, beta-blokery, cymetydyna, niesteroidowe leki przeciwzapalne), stres, palenie tytoniu, picie alkoholu, ciąża i poród, menopauza.
- typ I wykazuje silny związek z predyspozycją genetyczną, rozpoczyna się zwykle przed 40. rokiem życia, często w dzieciństwie lub w wieku młodzieńczym, cechuje go cięższy przebieg w porównaniu z typem II, trudniej reaguje na leczenie
- typ II to tzw. łuszczyca dorosłych, zaczyna się zazwyczaj między 50. a 70. rokiem życia.
Dziedziczenie łuszczycy ma charakter wielogenowy. Ryzyko zachorowania na łuszczycę dziecka zdrowych rodziców wynosi 1–2%, gdy na łuszczycę choruje jedno z rodziców wzrasta do 10–20%, przy obojgu rodzicach chorych na łuszczycę sięga 50–70%.
 U nas zapłacisz kartą
U nas zapłacisz kartą
